당뇨 합병증 종류: 신증·망막증·신경병증은 왜 생기고 어떻게 진행되는가
당뇨병이 오래 지속되면 혈관과 신경 곳곳에 손상이 쌓입니다. 그 결과로 나타나는 3대 미세혈관 합병증, 즉 당뇨병성 신증(diabetic nephropathy), 당뇨병성 망막증(diabetic retinopathy), 당뇨병성 신경병증(diabetic peripheral neuropathy)은 각각 신장, 눈, 말초신경을 표적으로 삼습니다. 세 합병증은 서로 다른 장기에서 발생하지만, 분자 수준의 발생 기전은 상당 부분 겹쳐 있습니다.
세 합병증을 하나로 묶는 공통 기전
당뇨 합병증을 이해하는 첫 번째 열쇠는 '고혈당이 세포를 어떻게 망가뜨리는가'입니다. 혈중 포도당 농도가 만성적으로 높아지면 세 가지 핵심 경로가 동시에 활성화됩니다. 첫째는 최종당화산물(advanced glycation end-products, AGEs) 형성입니다. 포도당이 신장 사구체, 망막 혈관, 말초신경의 구조 단백질과 비효소적으로 결합해 조직을 딱딱하게 만듭니다. 둘째는 미토콘드리아 산화 스트레스(oxidative stress)로, 과잉 생성된 슈퍼옥사이드가 혈관 내피세포와 신경세포를 손상시킵니다. 셋째는 폴리올 경로(polyol pathway)와 단백질 인산화효소 C(protein kinase C, PKC) 활성화입니다.
2024년 발표된 분자의학 리뷰는 이 기전들이 만드는 '대사 기억(metabolic memory)' 현상을 상세히 기술했습니다 [6]. 대사 기억이란, 혈당이 정상화된 이후에도 후성유전체(epigenome) 수준의 변화가 남아 합병증이 계속 진행하는 현상입니다. 쉽게 말해, 혈당을 뒤늦게 낮추더라도 이미 각인된 손상은 완전히 되돌리기 어렵다는 의미입니다. 이 발견은 조기 혈당 관리가 단순히 현재 수치를 낮추는 것 이상의 의미를 갖는다는 근거로 자주 인용됩니다.
세 합병증은 독립적으로 발생하지 않는 경우가 많습니다. 45개 연구를 종합한 메타분석에 따르면, 당뇨병성 망막증의 존재는 당뇨병성 신증을 탐지하는 데 AUC(곡선 아래 면적) 0.79의 진단 정확도를 보였습니다 [3]. 증식성 망막증(proliferative diabetic retinopathy)이 확인된 경우 신증 동반 특이도는 0.99에 달했습니다. 즉, 한 합병증의 심각도는 다른 합병증의 존재를 시사하는 임상 신호가 됩니다.
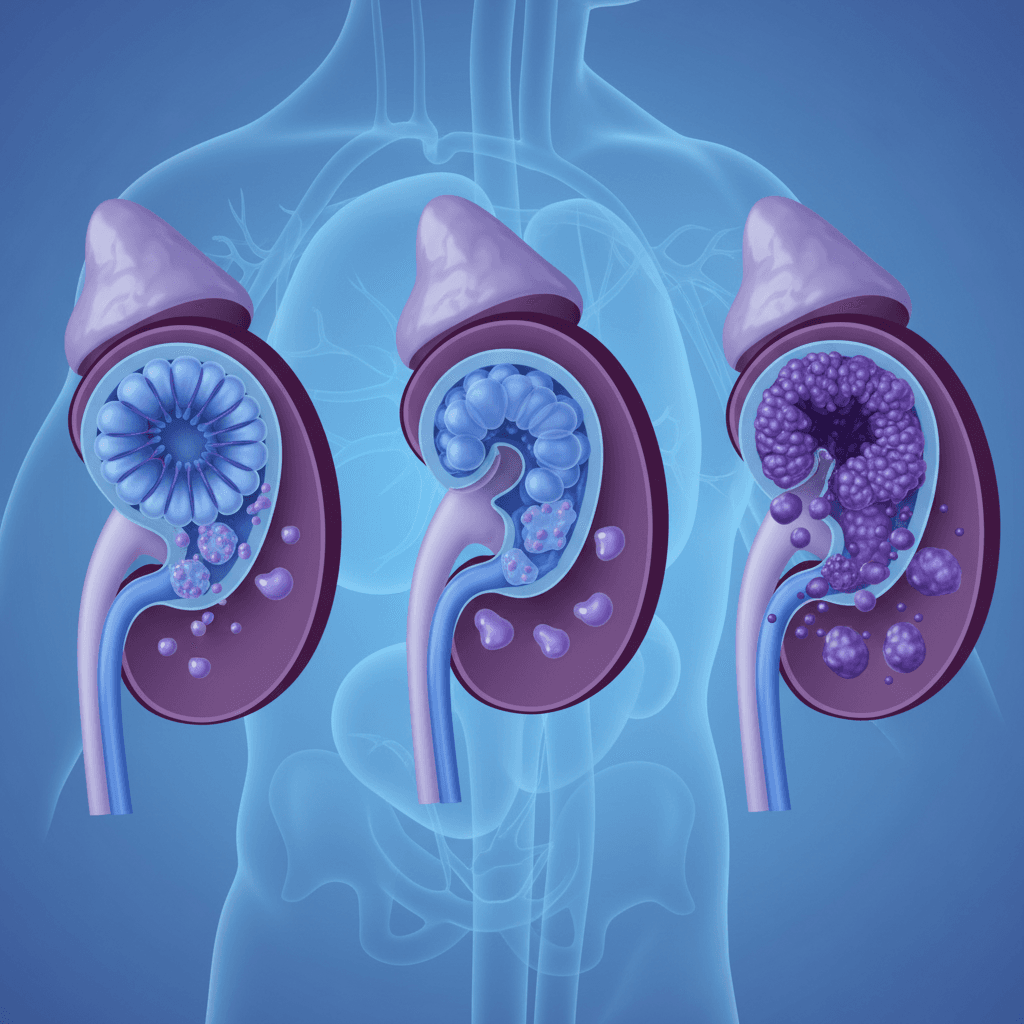
실제 사례를 살펴보면 이 연결성이 더 구체적으로 느껴집니다. 10년 이상 2형 당뇨를 앓아온 A씨(50대 남성)는 정기 안과 검진에서 중등도 비증식성 망막증(non-proliferative diabetic retinopathy, NPDR) 진단을 받았습니다. 이후 신장 기능 검사를 함께 시행한 결과, 미세알부민뇨(microalbuminuria)가 동반되어 있었습니다. 한 장기의 이상 신호가 다른 장기 검사의 실마리가 된 경우입니다. 인도에서 진행된 전향적 연구에서도 망막증 중증도와 신증 중증도 사이에 통계적으로 유의미한 상관관계(p<0.05)가 확인되었습니다 [7].
공통 기전을 이해하면 왜 혈당, 혈압, 지질 수치를 종합적으로 관리해야 하는지가 명확해집니다. 수축기 혈압과 체질량지수(body mass index, BMI)는 신증, 망막증, 신경병증 예후 모델 모두에서 공통 예측 인자로 등장합니다 [2]. 어느 한 수치만 조절하는 것으로는 복합적인 기전을 차단하기 어렵습니다.
당뇨병성 신증과 망막증: 조용한 진행
당뇨병성 신증은 처음에는 거의 증상이 없습니다. 사구체(glomerulus) 과여과(hyperfiltration)가 시작되어 메산지움(mesangium)이 팽창하고, 기저막이 두꺼워지는 단계에서도 환자는 아무것도 느끼지 못합니다. 알부민이 소변으로 새어 나오는 미세알부민뇨 단계, 즉 알부민-크레아티닌 비율(albumin-to-creatinine ratio, ACR) 30~300 mg/g Cr 구간에 도달해야 비로소 검사에서 이상이 포착됩니다. 이를 방치하면 거대알부민뇨(macroalbuminuria, ACR >300 mg/g Cr)를 거쳐 사구체여과율(estimated glomerular filtration rate, eGFR)이 60 mL/min/1.73m² 미만으로 떨어지는 만성 신장 질환(chronic kidney disease, CKD) 단계로 이행합니다.
예후 예측 모델을 분석한 체계적 문헌고찰에 따르면, 말기 신부전(end-stage renal disease, ESRD) 예측 모델의 C-통계량은 내부 검증에서 0.87에 달합니다 [2]. 이는 당뇨 진단 후 비교적 이른 시점의 임상 정보만으로도 신부전 위험을 높은 정확도로 예측할 수 있음을 의미합니다. 공통 예측 인자는 연령, 성별, 당화혈색소(HbA1c), 당뇨 유병 기간, 수축기 혈압, BMI였습니다.

당뇨병성 망막증(diabetic retinopathy)도 초기에는 무증상입니다. 주변 혈관의 벽세포(pericyte)가 소실되면서 미세동맥류(microaneurysm)가 생기고, 모세혈관이 막히거나 출혈이 발생합니다. 이 단계가 비증식성 망막증(NPDR)이며, 경증·중등도·중증으로 세분됩니다. 산소 공급이 불충분해지면 혈관내피성장인자(vascular endothelial growth factor, VEGF)가 분비되어 비정상적인 신생혈관이 자라는 증식성 망막증(proliferative diabetic retinopathy, PDR) 단계로 넘어갑니다. 45개 연구의 메타분석에서 PDR의 신증 동반 특이도는 0.99였지만 민감도는 0.34에 불과했습니다 [3]. 쉽게 말해, PDR이 있으면 신증이 거의 확실하지만, 신증 환자 중 PDR로 발전한 경우만 걸러낸다는 한계가 있습니다.
2021년 발표된 체계적 문헌고찰과 메타분석에 따르면, 전 세계 당뇨 환자의 22.27%(95% CI 19.73~25.03%)에서 어떤 형태로든 망막증이 관찰되었으며, 시력을 위협하는 망막증(vision-threatening diabetic retinopathy, VTDR)의 유병률은 6.17%였습니다 [1]. 황반부종(clinically significant macular edema, CSME)은 4.07%에서 확인되었으며, 이 추세가 지속된다면 2045년까지 전 세계 환자 수가 1억 6000만 명에 달할 것으로 추산됩니다. 이 수치는 망막증이 단순히 일부 환자에게만 나타나는 드문 합병증이 아님을 명확히 보여 줍니다.
망막증의 조기 발견은 신증 탐지와도 연결됩니다. 앞서 언급한 AUC 0.79라는 수치는, 정기 안저(眼底) 검사가 신장 기능 이상의 선별 도구로도 활용될 수 있음을 시사합니다 [3]. 두 합병증이 공유하는 기전을 고려하면, 눈과 신장을 함께 모니터링하는 접근이 임상적으로 타당합니다.
당뇨병성 신경병증: 발끝에서 시작되는 손상
당뇨병성 말초신경병증(diabetic peripheral neuropathy, DPN)은 가장 흔한 당뇨 합병증 중 하나로, 평생 유병률이 50%를 넘는다고 알려져 있습니다 [5]. 손상은 원위부(발, 발가락)에서 시작해 몸통 방향으로 서서히 올라오는 '스타킹-장갑형(stocking-glove)' 패턴을 보입니다. 표피 내 신경 섬유 밀도(intraepidermal nerve fiber density, IENFD) 감소가 구조적 손상의 지표로 쓰이며, 신경전도 속도(nerve conduction velocity, NCV) 검사와 병용해 진단합니다.
2024년 덴마크에서 5년간 진행된 전향적 코호트 연구(n=184)는 DPN의 자연 경과를 추적했습니다 [4]. 연구 시작 시점에 DPN 유병률은 35.8%였으나, 5년 후에는 50.3%로 증가했습니다. 추정 DPN 진단을 받은 환자의 43.9%는 5년 내에 확진 단계로 진행했습니다. 예측 인자로는 높은 허리 둘레와 높은 중성지방(triglyceride) 수치가 유의미하게 작용했습니다. 혈당 단독이 아니라 복부 비만과 지질 이상이 신경 손상의 악화에 기여한다는 점이 주목됩니다.
DPN의 증상은 다양합니다. 초기에는 발에서 무감각, 저림, 따끔거림이 느껴지다가, 진행하면 타는 듯한 통증(burning pain)이나 전기가 오는 듯한 이상 감각이 나타납니다. 통증성 DPN(painful DPN)은 삶의 질을 크게 떨어뜨립니다. 미국 당뇨병학회(American Diabetes Association, ADA) 가이드라인에 따르면, 현재 FDA 승인을 받은 치료제는 둘록세틴(duloxetine), 프레가발린(pregabalin), 타펜타돌 서방형(tapentadol ER), 국소 캡사이신 8%(capsaicin 8% topical) 네 가지입니다 [5]. 약물 치료는 증상 완화에 초점을 맞추며, 손상된 신경 자체를 되돌리지는 못합니다.
B씨(60대 여성)는 발바닥이 항상 두꺼운 양말을 신은 것처럼 둔하다고 표현했습니다. 뜨거운 물에 발을 담가도 온도를 잘 느끼지 못해 화상을 입은 적도 있었습니다. 신경전도 검사에서 원위부 운동·감각 신경 모두 속도 저하가 확인되었고, DPN으로 최종 진단받았습니다. 감각 저하가 뚜렷하지 않은 초기에는 발 상처를 모르고 지나치는 경우가 많아, 정기적인 발 검진이 중요하다고 알려져 있습니다.
대사 기억 개념은 신경병증에도 적용됩니다 [6]. 혈당이 정상 범위에 들어온 후에도 후성유전체 수준의 변화, 미토콘드리아 기능 이상, 산화 스트레스가 지속되어 신경 손상이 진행할 수 있습니다. 이는 DPN 관리가 혈당 조절만으로 완결되지 않으며, 포괄적인 대사 지표 관리와 정기 신경학적 평가가 병행되어야 함을 시사합니다.
세 합병증을 함께 모니터링해야 하는 이유
세 합병증이 공통 기전을 공유한다는 사실은 임상 감시(surveillance) 전략에도 영향을 줍니다. 망막증이 확인된 환자에게는 반드시 신장 기능 검사를 병행하는 것이 권고되는 이유도 여기에 있습니다 [7]. 반대로 ACR 상승이 먼저 발견된 경우에는 안저 촬영과 신경전도 검사를 함께 진행하는 것이 합리적입니다.
예후 모델 연구는 당뇨 진단 초기 정보만으로도 합병증 발생 위험을 상당히 정확하게 예측할 수 있음을 보여 줍니다 [2]. 망막증 예측 모델의 C-통계량은 내부 검증 0.82, 외부 검증 0.81이었으며, ESRD 예측 모델은 0.87에 달했습니다. 이런 수치는 무작위 선별 검사가 아니라 위험 인자 기반의 집중 모니터링이 효율적임을 시사합니다.
허리 둘레와 중성지방은 신경병증 예측 인자일 뿐 아니라 [4], 심혈관 위험과도 연결됩니다. 당뇨 환자에서 미세혈관 합병증과 대혈관 합병증(macrovascular complication)이 함께 나타나는 경우가 많은 이유입니다. 혈당·혈압·혈중 지질·체중을 통합적으로 관리하는 접근이 단일 수치에 집중하는 것보다 장기적으로 더 효과적이라고 알려져 있습니다.
관련 내용으로 당뇨병 혈당 목표치와 HbA1c 관리 전략을 함께 살펴보면 합병증 예방의 맥락을 더 넓게 이해하는 데 도움이 됩니다. 합병증이 이미 시작된 이후라도 대사 지표를 최적 범위로 유지하려는 노력은 진행 속도를 늦추는 데 의미가 있습니다.
세 합병증이 공통 기전을 공유하지만, 각각의 임상 궤도와 감시 방법은 서로 다릅니다. 신증은 ACR과 eGFR로, 망막증은 안저 촬영과 광간섭단층촬영(optical coherence tomography, OCT)으로, 신경병증은 증상 문진·임상 징후·신경전도 검사와 IENFD로 각각 추적됩니다. 이 세 가지 경로를 병렬로 모니터링하는 것이 합병증 부담을 줄이는 가장 현실적인 접근입니다.
자주 묻는 질문
Q1. 당뇨 합병증은 혈당을 잘 조절하면 완전히 예방할 수 있나요?
혈당 조절은 합병증 발생 위험을 유의미하게 낮추지만, '완전 예방'을 보장하지는 않습니다. 대사 기억 개념에 따르면, 고혈당이 지속된 기간 동안 후성유전체 수준의 변화가 축적되어 혈당 정상화 이후에도 합병증이 진행할 수 있습니다 [6]. 그러므로 가능한 한 이른 시점부터 혈당뿐 아니라 혈압과 지질 수치도 함께 관리하는 것이 중요합니다.
Q2. 당뇨 망막증 초기에는 어떤 증상이 나타나나요?
초기 비증식성 망막증은 대부분 증상이 없습니다. 시력 저하나 시야 이상이 느껴지기 시작할 때는 이미 중등도 이상으로 진행된 경우가 많습니다 [1]. 전 세계 당뇨 환자의 22.27%에서 어떤 형태로든 망막증이 관찰된다는 점을 고려하면, 증상 유무와 관계없이 정기 안저 검사를 받는 것이 합리적입니다.
Q3. 발 저림이나 무감각이 느껴지면 당뇨 신경병증인가요?
발 저림, 무감각, 타는 듯한 이상 감각은 당뇨병성 신경병증의 대표적인 증상이지만, 허리 디스크나 말초 혈액 순환 장애 등 다른 원인도 있습니다. DPN 진단은 증상 문진, 임상 징후 확인, 신경전도 검사를 단계적으로 거쳐 이루어집니다 [5]. 5년 추적 연구에서 DPN 유병률이 35.8%에서 50.3%로 증가했다는 점에서, 당뇨 환자라면 정기적인 발 신경 기능 평가가 권고됩니다 [4].
Q4. 당뇨 신증 초기를 어떻게 알 수 있나요?
소변의 미세알부민뇨 검사가 가장 중요한 초기 지표입니다. ACR 30~300 mg/g Cr 범위의 미세알부민뇨가 확인되면 신증 초기 단계로 봅니다. 이 단계에서는 증상이 거의 없기 때문에 정기적인 소변 검사와 신장 기능 혈액 검사(eGFR 측정)를 통해서만 확인할 수 있습니다 [2].
Q5. 당뇨 망막증이 있으면 신장도 확인해야 하나요?
임상적으로 그렇습니다. 망막증의 존재는 신증을 탐지하는 데 AUC 0.79의 진단 정확도를 보이며 [3], 증식성 망막증이 확인된 경우 신증 동반 특이도는 0.99에 달합니다. 인도 전향적 연구에서도 망막증 중증도와 신증 중증도 사이에 유의미한 상관관계(p<0.05)가 확인되었습니다 [7]. 한 합병증의 이상 소견은 다른 합병증 검사의 강력한 이유가 됩니다.
References
[1] Teo ZL, Tham YC, Yu M, et al., "Global Prevalence of Diabetic Retinopathy and Projection of Burden through 2045: Systematic Review and Meta-analysis," Ophthalmology, 2021. DOI: 10.1016/j.ophtha.2021.04.027
[2] Saputro SA, Brinks R, Maalmi H, et al., "Prognostic models of diabetic microvascular complications: a systematic review and meta-analysis," Systematic Reviews, 2021. DOI: 10.1186/s13643-021-01841-z
[3] Jiang H, Dai H, Zhang H, et al., "Diagnostic Performance of Retinopathy in the Detection of Diabetic Nephropathy in Type 2 Diabetes: A Systematic Review and Meta-Analysis of 45 Studies," Ophthalmic Research, 2019. DOI: 10.1159/000500833
[4] Brask-Thomsen PK, Tankisi H, Kroigard T, et al., "Development and Progression of Polyneuropathy Over 5 Years in Patients With Type 2 Diabetes," Neurology, 2024. DOI: 10.1212/WNL.0000000000209652
[5] Pop-Busui R, Sima A, Stevens M, "Diagnosis and Treatment of Painful Diabetic Peripheral Neuropathy," American Diabetes Association Clinical Compendia, 2022. DOI: 10.2337/db2022-01
[6] Yang Y, Wang Z, Chen Z, et al., "An update on chronic complications of diabetes mellitus: from molecular mechanisms to therapeutic strategies with a focus on metabolic memory," Molecular Medicine, 2024. DOI: 10.1186/s10020-024-00824-9
[7] Saini M, Gupta A, Nair A, et al., "Clinical correlation of diabetic retinopathy with nephropathy and neuropathy," Indian Journal of Ophthalmology, 2021. DOI: 10.4103/ijo.IJO_1237_21
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.