
'장누수증후군(Leaky Gut Syndrome)'은 건강 관련 온라인 커뮤니티에서 자주 언급되는 개념이지만, 정작 임상의학계에서는 공식 진단명으로 인정받지 못하고 있습니다. 과학적 논쟁이 이어지는 배경에는 측정 기술의 미성숙, 인과관계 증명의 어려움, 그리고 개념 자체의 모호성이 복잡하게 얽혀 있습니다.
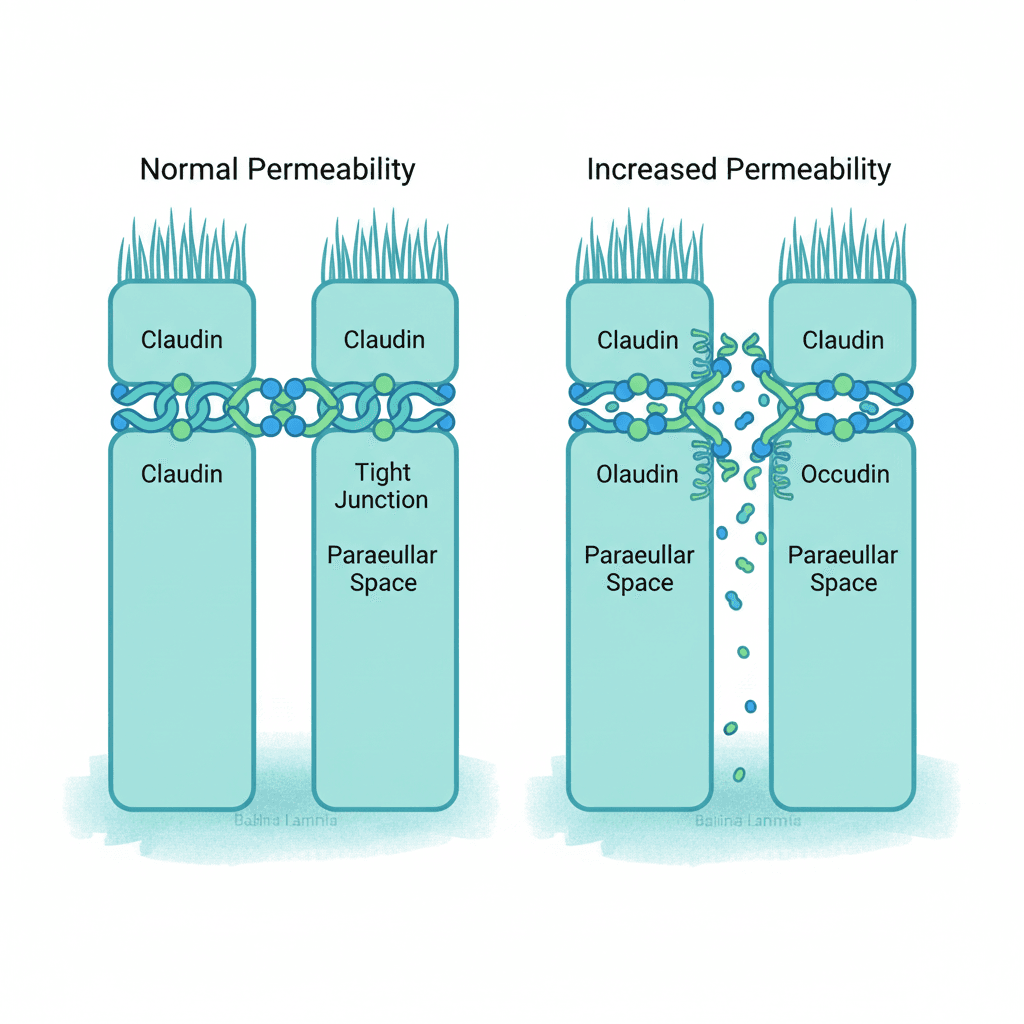
소화관 내벽은 단순한 물리적 장벽이 아닙니다. 장 상피세포(intestinal epithelial cell)는 촘촘한 결합 단백질 구조로 연결되어 있으며, 이 구조가 무엇을 흡수하고 무엇을 차단할지 정밀하게 조율합니다. 이 기능을 가리켜 장 장벽 기능(intestinal barrier function)이라고 합니다.
세포 간 결합을 담당하는 단백질 복합체를 긴밀 연접(tight junction)이라 부릅니다. 클로딘(claudin), 오클루딘(occludin), 조눌라 오클루덴스(zonula occludens) 단백질들이 이 구조를 구성합니다. 이 단백질들의 발현이 저하되거나 배열이 흐트러지면 세포 사이 공간이 느슨해지고, 세균 내독소(LPS, lipopolysaccharide)나 미소화 식이 항원이 점막 하층으로 침투할 수 있는 조건이 형성됩니다.
장 투과성(intestinal permeability) 자체는 병적 상태가 아닙니다. 임신 중에는 생리적으로 장 투과성이 높아지며, 구강 수분 보충 요법에서도 일시적인 투과성 증가가 이용됩니다. 비스테로이드성 항염증제(NSAIDs), 고강도 지구력 운동, 일부 계면활성제 계열 식품 첨가물도 투과성을 높인다고 보고됩니다[6]. 문제는 이 상태가 지속될 때 전신 염증 반응을 유발하는지 여부입니다.
'장누수증후군'이라는 용어는 장 투과성 증가가 두통, 피로, 피부 트러블, 자가면역 질환 등 광범위한 증상의 원인이라는 주장을 포함합니다. 그러나 캐미레리(Camilleri) 교수가 2021년 리뷰에서 결론지었듯이, "단순히 장 장벽 기능을 정상화함으로써 치유된 질환은 지금까지 없다"는 사실은 이 가설의 임상적 한계를 명확히 보여줍니다[5].
장누수증후군에 대한 논의가 진지하게 이루어지기 어려운 핵심 이유 중 하나는 검증된 진단 검사가 존재하지 않는다는 점입니다. 2024년 발표된 리뷰는 '장누수증후군'이 공인된 임상 진단명이 아님을 명확히 하면서, 현재 상업적으로 제공되는 진단 패널에 대한 검증 데이터가 부족하다고 경고합니다[7].
가장 오래 사용된 방법은 당 투과성 검사(sugar permeability test)입니다. 락툴로스-만니톨 비율(lactulose/mannitol ratio)을 소변에서 측정하는 방식인데, 락툴로스는 세포 간 경로로만, 만니톨은 세포 내 경로로 흡수되므로 그 비율이 높아질수록 투과성이 증가한다는 원리입니다. 그러나 이 검사는 개인 간 변동이 매우 커서 신뢰도가 낮다는 문제가 있습니다.
2021년 클리블랜드 클리닉 연구팀이 가스트로엔터롤로지(Gastroenterology)에 발표한 연구는 ¹³C-만니톨을 활용한 소장 투과성(small intestinal permeability) 측정법을 표준화하려는 시도였습니다[3]. 이 연구에서 정상 참고치로 24시간 소변 배설률 약 30%를 제시했지만, 개인 간 변동 계수(CV)가 76.5%에 달한다는 사실도 함께 보고되었습니다. 변동 계수가 이 정도라면 단일 측정값으로 임상 판단을 내리기에는 불충분합니다.
혈장 바이오마커 연구도 활발히 진행되고 있습니다. 세테러(Seethaler) 등이 2021년 정리한 리뷰에 따르면, 혈장 지다당 결합 단백질(LBP, lipopolysaccharide binding protein)이 현재까지 임상에서 가장 일관적인 결과를 보이는 바이오마커입니다[4]. 한편 조눌린(zonulin)은 마케팅에서 자주 인용되는 지표이지만, 이 리뷰에서는 과체중 집단에서만 유의미한 연관성이 관찰되었고 일반 집단에서의 유용성은 제한적이라고 평가합니다[4]. 조눌린 항체 기반 ELISA 키트가 장 투과성 외의 여러 단백질을 비특이적으로 감지한다는 문제도 지속적으로 제기되고 있습니다.
결국 현재 임상 수준에서는 장 투과성을 정확하게 측정하는 단일 표준 검사가 존재하지 않으며, 상업 검사 결과로 '장누수증후군'을 진단받는 것은 과학적 근거가 불충분합니다.

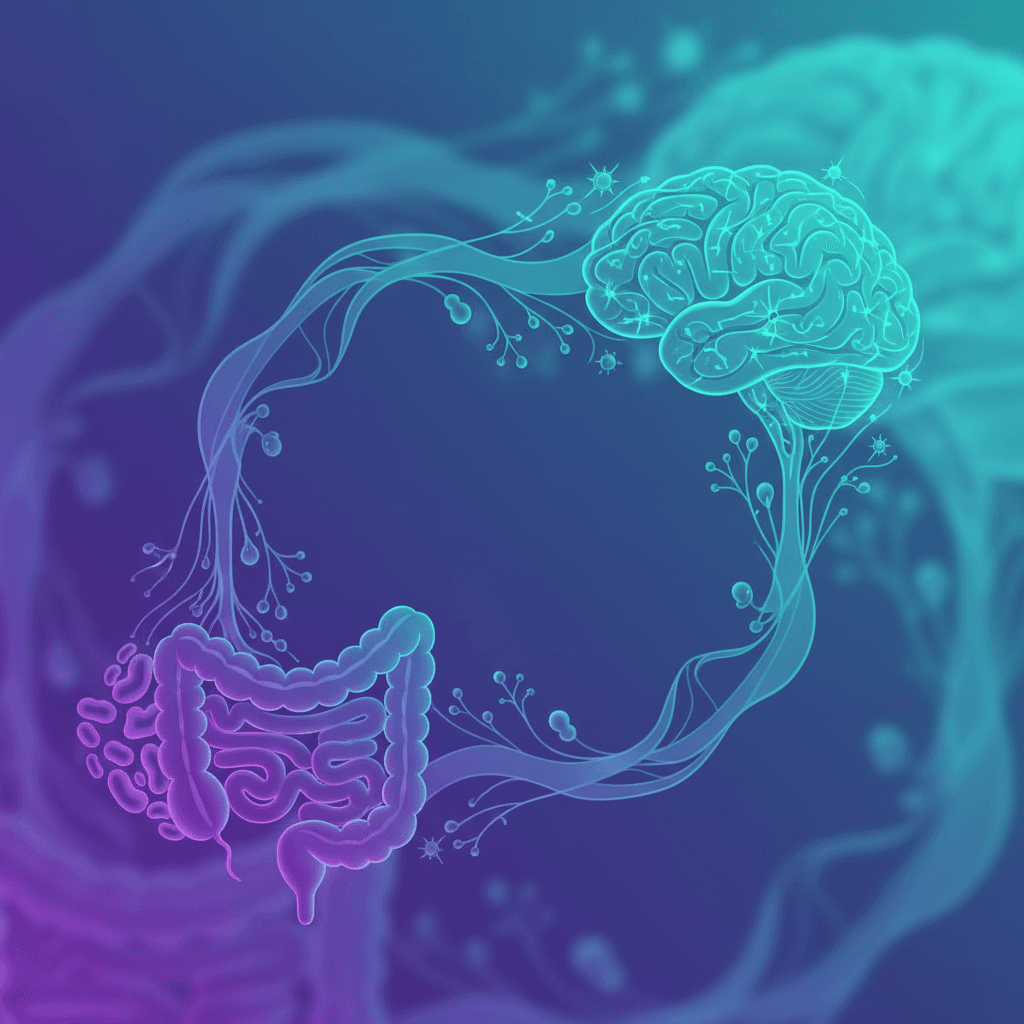
진단 기준의 부재에도 불구하고, 장 투과성 이상이 특정 임상 상황에서 유의미하게 관찰된다는 근거는 존재합니다. 특히 장-뇌 상호작용 장애(disorders of gut-brain interaction)에서의 역할이 주목받고 있습니다.
2025년 가스트로엔터롤로지에 발표된 리뷰는 과민성 장증후군(IBS, irritable bowel syndrome)과 기능성 소화불량(functional dyspepsia) 환자에서 장 투과성 이상이 핵심 병태생리 기전 중 하나로 확인된다고 정리합니다[8]. 미생물-장-뇌 축(microbiota-gut-brain axis)의 양방향 상호작용이 이 과정에 관여하며, 스트레스와 장 내 미생물 조성의 변화가 서로 투과성에 영향을 주고받는 구조입니다[8].
크론병(Crohn's disease), 셀리악병(celiac disease), 비알코올성 지방간질환(NAFLD) 등에서도 장 투과성 증가가 반복적으로 관찰됩니다. 이 경우 장 투과성은 원인인지 결과인지 명확하지 않으나, 적어도 질병의 진행과 연관된 지표로서의 가치가 있습니다. 세균 내독소인 LPS가 문맥(portal vein)을 통해 간으로 유입되어 비알코올성 지방간 염증을 악화시킨다는 경로도 제시되어 있습니다.
그러나 이러한 연관성이 인과관계를 의미하지는 않습니다. 특정 질환에서 장 투과성이 높다는 관찰은, 장 투과성을 낮추면 그 질환이 개선된다는 것과는 다릅니다. 이 논리적 간극이 '장누수증후군' 치료 주장들이 과학적으로 지지받기 어려운 이유입니다.
또한 건강한 성인에서 일시적인 투과성 증가가 어느 수준까지 임상적으로 무의미한지에 대한 명확한 기준도 아직 없습니다. 내장 신경계가 예민한 일부 집단에서는 낮은 수준의 투과성 증가도 증상으로 이어질 수 있다는 가설이 있으나, 이를 체계적으로 검증한 대규모 연구는 현재까지 부족합니다.
식이 또는 영양소 보충을 통해 장 투과성을 낮출 수 있다는 연구들이 존재합니다. 다만 장 투과성 바이오마커 개선이 실제 임상 증상 개선으로 이어지는지는 별도로 검증되어야 합니다.
2025년 발표된 대규모 메타분석은 프로바이오틱스(probiotics)와 신바이오틱스(synbiotics) 보충이 혈장 LPS를 유의미하게 낮춘다는 결과를 제시합니다. 효과 크기는 표준화 평균 차(SMD, standardized mean difference) -0.54였으며, 조눌린에서도 SMD -0.49의 유의미한 감소가 관찰되었습니다[1]. 프리바이오틱스(prebiotics) 단독 투여에서는 LPS에 대해 SMD -0.88로 더 큰 효과가 나타났습니다[1].
글루타민(glutamine)은 장 상피세포의 주요 에너지원으로 알려져 있어 투과성 개선 가능성이 많이 논의되었습니다. 그러나 2024년 발표된 메타분석 결과는 전체 군에서 가중 평균 차(WMD, weighted mean difference) -0.00으로 유의미한 효과가 없었습니다[2]. 다만 하위 분석에서 1일 30g 초과 고용량을 2주 미만 단기 투여한 군에서는 유의미한 개선이 관찰되었습니다[2]. 이 결과는 용량과 투여 기간이 중요한 변수임을 시사하지만, 고용량 단기 투여가 일반 성인에게 적합한지는 별도의 안전성 평가가 필요합니다.
비타민 A, 비타민 D, 아연(zinc), 단쇄지방산(SCFA, short-chain fatty acid)도 장 장벽 기능 강화에 기여할 수 있다고 알려져 있습니다[5]. 이 중 단쇄지방산은 장내 세균이 식이섬유를 발효할 때 생성되며, 특히 부티레이트(butyrate)가 장 상피세포의 연료로 작용하며 긴밀 연접 단백질 발현을 높인다는 연구들이 있습니다. 식이섬유 섭취를 높이는 방식이 장내 미생물 조성을 개선하고 이를 통해 장 투과성에도 영향을 준다는 경로는 비교적 근거가 일관적입니다.
반면 다양한 건강기능식품 업계에서 '장누수 치료'를 명목으로 판매되는 보충제들의 상당수는 위에서 언급한 성분들을 근거로 삼지만, 실제 임상 적용에서는 용량, 기간, 대상 집단이 연구와 상이한 경우가 많습니다. 검증되지 않은 치료 접근이 오히려 해가 될 수 있다는 경고도 임상 리뷰에서 반복적으로 제기됩니다[7].
장 투과성은 실재하는 생리학적 현상이며, 일부 질환과의 연관성도 점점 명확해지고 있습니다. 그러나 '장누수증후군'이라는 포괄적 용어는 현재 임상의학에서 공인된 진단 실체가 아닙니다[7]. 측정 기준의 부재, 인과관계 증명의 어려움, 치료 효과의 불일관성이 이 개념을 둘러싼 과학적 논의를 복잡하게 만들고 있습니다. 장내 미생물 균형을 유지하고, 식이섬유를 충분히 섭취하며, NSAIDs와 같은 투과성 증가 요인을 관리하는 접근은 근거가 있지만, 이는 '장누수증후군 치료'가 아니라 장 건강 전반을 위한 생활습관 관리에 해당합니다. 장 건강과 관련한 증상이 지속된다면 검증된 임상 진단 체계 안에서 평가받는 것이 우선입니다. 장내 미생물에 대한 추가 정보는 장내 미생물과 면역: 최신 연구 정리에서 확인할 수 있습니다.
Q. 장누수증후군은 실제 병명인가요?
현재 세계보건기구(WHO) 질병 분류나 주요 임상 가이드라인에서 '장누수증후군'은 공인된 진단명으로 포함되어 있지 않습니다. 장 투과성 증가라는 생리학적 현상 자체는 실재하지만, 이를 하나의 증후군으로 묶어 진단하는 체계는 아직 임상적으로 검증되지 않았습니다[7].
Q. 조눌린 검사로 장누수를 진단할 수 있나요?
혈장 조눌린 수치는 일부 연구에서 장 투과성과 연관성을 보이지만, 과체중 집단 외에서는 유용성이 제한적이라고 평가됩니다[4]. 또한 상업용 ELISA 키트의 비특이성 문제가 보고되어 있어, 조눌린 단독 수치로 장 투과성을 확진하는 것은 현재 과학적으로 지지받기 어렵습니다.
Q. 프로바이오틱스가 장 투과성을 낮추는 데 도움이 되나요?
2025년 메타분석에 따르면 프로바이오틱스와 신바이오틱스 보충은 혈장 LPS와 조눌린 수준을 유의미하게 낮추는 효과가 관찰되었습니다[1]. 다만 이러한 바이오마커 개선이 임상 증상 개선으로 직접 이어지는지는 추가 연구가 필요합니다.
Q. 글루타민 보충제가 장 건강에 효과적인가요?
전반적인 메타분석 결과에서 글루타민 보충은 장 투과성 바이오마커에 유의미한 영향을 주지 않았습니다[2]. 고용량(1일 30g 초과) 단기 투여에서 일부 효과가 관찰되었으나, 이 조건이 일반 성인에게 적합한지는 안전성을 포함해 추가 평가가 필요합니다.
Q. 과민성 장증후군과 장 투과성 이상은 관련이 있나요?
관련성이 있습니다. 과민성 장증후군 환자에서 장 투과성 이상이 반복적으로 관찰되며, 미생물-장-뇌 축의 양방향 상호작용이 병태생리에 관여한다고 알려져 있습니다[8]. 그러나 장 투과성 이상이 과민성 장증후군의 원인인지 결과인지는 아직 명확히 규명되지 않았습니다.
[1] Ghorbani Z et al. "Reinforcing gut integrity: A systematic review and meta-analysis..." Pharmacological Research, 2025. DOI: 10.1016/j.phrs.2025.107780.
[2] Abbasi F et al. "A systematic review and meta-analysis of clinical trials on glutamine supplementation on gut permeability." Amino Acids, 2024. DOI: 10.1007/s00726-024-03420-7.
[3] Khoshbin K, Camilleri M et al. "Development and Validation of Test for 'Leaky Gut'..." Gastroenterology, 2021. DOI: 10.1053/j.gastro.2021.04.020.
[4] Seethaler B et al. "Biomarkers for assessment of intestinal permeability in clinical practice." Am J Physiol Gastrointest Liver Physiol, 2021. DOI: 10.1152/ajpgi.00113.2021.
[5] Camilleri M. "What is the leaky gut? Clinical considerations in humans." Curr Opin Clin Nutr Metab Care, 2021. DOI: 10.1097/MCO.0000000000000778.
[6] Camilleri M. "Leaky gut: mechanisms, measurement and clinical implications in humans." Gut, 2019. DOI: 10.1136/gutjnl-2019-318427.
[7] Lacy BE, Wise JL, Cangemi DJ. "Leaky Gut Syndrome: Myths and Management." Gastroenterology Hepatology (NY), 2024. DOI: 10.3949/ccjm.91a.24007.
[8] Grover M, Vanuytsel T, Chang L. "Intestinal Permeability in Disorders of Gut-Brain Interaction." Gastroenterology, 2025. DOI: 10.1053/j.gastro.2024.08.033.
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.