
식이섬유(dietary fiber)는 소화 효소로 분해되지 않고 대장까지 도달하는 다당류 계열의 탄수화물입니다. 단순한 '장 건강' 성분을 넘어, 혈당 급등 완화와 저밀도 지단백(LDL, low-density lipoprotein) 콜레스테롤 감소에 관여하는 기전이 다수의 메타분석으로 확인되어 있습니다. 현재 성인 평균 섭취량은 약 17g/일로, 권장치인 35g/일에 크게 못 미치는 상태입니다 [2].

식이섬유는 물에 용해되는 성질을 기준으로 수용성(soluble fiber)과 불용성(insoluble fiber)으로 구분됩니다. 두 종류는 장내에서 작동하는 방식이 서로 다르며, 대사 지표에 미치는 영향도 명확히 구별됩니다. 어떤 생리적 목표를 갖느냐에 따라 어떤 유형의 섬유를 강화할지 전략이 달라집니다.
수용성 식이섬유는 물과 접촉하면 점성이 있는 젤(gel)을 형성합니다. 이 젤이 위 배출(gastric emptying) 속도를 늦추고, 소장에서 포도당(glucose) 흡수 속도를 감소시킵니다. 결과적으로 식후 혈당 급등이 완화됩니다 [1][6]. 이 기전은 당화혈색소(HbA1c) 개선과 공복혈당(FPG, fasting plasma glucose) 감소로 이어지며, 제2형 당뇨병(type 2 diabetes mellitus) 환자에서 반복적으로 입증되었습니다. 대표적인 급원 식품으로는 차전자피(psyllium), 귀리 베타-글루칸(oat beta-glucan), 펙틴(pectin)이 있습니다.
콜레스테롤 조절 경로는 혈당 기전과는 별개로 작동합니다. 수용성 섬유는 소장에서 담즙산(bile acid)과 결합하여 대변으로 배출되도록 유도합니다. 담즙산이 감소하면 간은 혈중 콜레스테롤을 동원해 담즙산을 재합성하며, 이 과정에서 혈중 LDL 콜레스테롤이 낮아집니다 [3][5]. 추가적으로, 대장에서 장내 세균이 수용성 섬유를 발효시켜 단쇄지방산(SCFA, short-chain fatty acids)을 생성하고, 이 SCFA가 간 콜레스테롤 합성을 추가로 억제합니다 [3]. 두 경로가 동시에 작용하기 때문에 콜레스테롤 감소 효과는 용량에 비례하는 경향을 보입니다.
불용성 식이섬유는 대장 통과 시간을 단축하고 변 부피를 증가시키는 역할을 합니다. 장 연동 운동을 자극해 변비 예방에 효과적이나, 혈당이나 콜레스테롤에 대한 직접적인 효과는 수용성에 비해 약한 것으로 알려져 있습니다 [6]. 셀룰로오스(cellulose), 헤미셀룰로오스(hemicellulose), 리그닌(lignin)이 대표적인 불용성 섬유 성분이며, 통곡물의 겨층과 채소의 세포벽에 주로 분포합니다.
두 종류를 함께 고용량으로 섭취했을 때, 즉 하루 50g(수용성 25g + 불용성 25g) 수준에서는 공복혈당 감소, 총콜레스테롤(TC, total cholesterol), 중성지방(TG, triglyceride), 초저밀도 지단백(VLDL, very-low-density lipoprotein) 감소 효과가 복합적으로 관찰되었습니다 [6]. 구체적으로는 공복혈당 -13 mg/dL, 총콜레스테롤 -6.7%, 중성지방 -10.2%, VLDL -12.5%의 감소가 확인되었으며, 이는 미국당뇨병학회(ADA) 권장 24g/일 식단과 비교한 결과입니다 [6]. 현실적인 식단에서 50g 수준의 섭취는 매우 제한적이지만, 두 유형의 섬유를 균형 있게 공급하는 전략의 이점을 보여주는 중요한 근거가 됩니다.
수용성 식이섬유 보충이 혈당 지표에 미치는 효과는 대규모 무작위 대조 시험(RCT, randomized controlled trial) 메타분석을 통해 정량화되어 있습니다. 개별 연구의 한계를 넘어 일관된 수치를 확인할 수 있다는 점에서 메타분석 데이터는 근거 수준이 높습니다. 이 분야의 문헌은 지난 20여 년간 꾸준히 축적되었으며, 최근에는 용량-반응 관계를 정밀하게 추정하는 방향으로 연구 설계가 발전하고 있습니다.
Xie 등의 메타분석(29개 RCT, 1,517명)에 따르면 수용성 섬유 보충은 HbA1c -0.63%p(95% CI -0.90~-0.37), 공복혈당 -0.89 mmol/L를 유의하게 감소시켰습니다 [1]. 이 연구에서 제시된 혈당 효과를 위한 권장 보충량은 7.6~8.3g/일입니다. Silva 등의 별도 메타분석(11개 RCT, 605명)에서도 HbA1c -0.55%(95% CI -0.96~-0.13), 공복혈당 -9.97 mg/dL의 감소가 확인되었습니다 [4]. 두 메타분석의 HbA1c 감소 추정치가 0.55~0.63%p 범위에서 일치한다는 점은 결과의 재현성을 시사합니다.
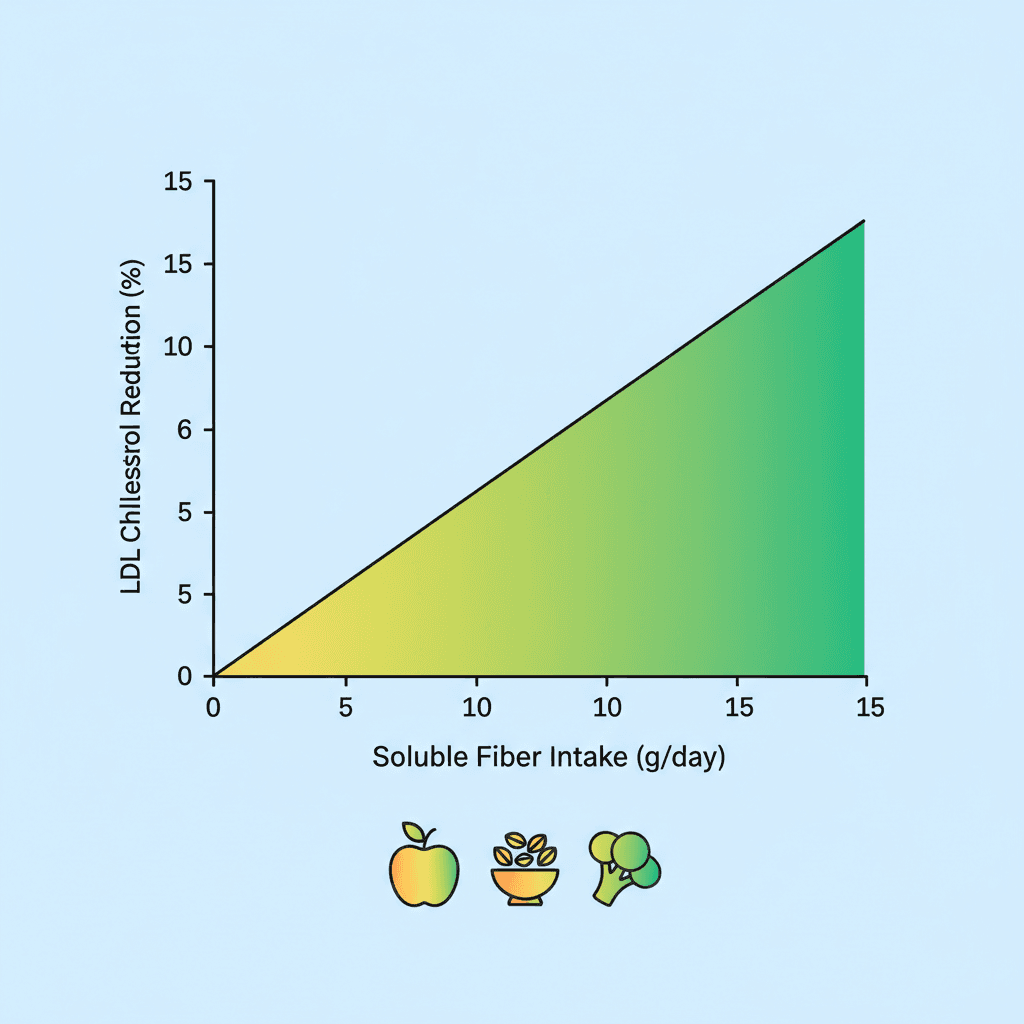
콜레스테롤 지표에 대한 근거는 더욱 대규모입니다. Ghavami 등의 용량-반응(dose-response) 메타분석(181개 RCT, 14,505명)에서 수용성 섬유 보충은 LDL -8.28 mg/dL, 총콜레스테롤 -10.82 mg/dL, 중성지방 -5.55 mg/dL 감소를 보였습니다 [3]. 특히 수용성 섬유를 하루 5g 증가시킬 때마다 LDL이 추가로 -5.57 mg/dL 낮아지는 선형 용량-반응 관계가 관찰되었습니다 [3]. 이는 섭취량이 높을수록 콜레스테롤 개선 효과가 비례적으로 커진다는 것을 의미합니다. 차전자피만을 단독으로 분석한 메타분석(28개 RCT, 1,924명)에서는 10.2g/일 섭취 시 LDL -0.33 mmol/L, 비(非)-HDL 콜레스테롤 -0.39 mmol/L가 감소하였습니다 [5].
Reynolds 등의 대규모 체계적 문헌 고찰(코호트 8,300명 + 42개 시험 1,789명)은 장기 임상 결과를 포함한 보다 넓은 시각을 제공합니다. 하루 35g 섭취군은 19g 섭취군에 비해 조기사망 위험이 1,000명당 14명 감소하였고, HbA1c MD -2.00 mmol/mol, LDL MD -0.17 mmol/L의 효과가 확인되었습니다 [2]. 이 데이터는 현재 여러 국가의 식이섬유 권장 섭취량 근거로 인용되며, 단순한 대사 지표 개선을 넘어 사망률 감소와 연결된다는 점에서 중요한 의의를 갖습니다. 다시 말해, 식이섬유는 단기 혈당·지질 지표에만 영향을 미치는 것이 아니라 장기적인 생존율과도 관련성이 확인된 영양 요소입니다.
혈당과 콜레스테롤 개선 효과를 비교하면 각기 다른 임상적 의미를 갖습니다. HbA1c -0.55~0.63%p 감소는 제2형 당뇨병 초기 관리에서 생활 습관 중재의 핵심 목표 중 하나입니다. 한편 LDL -8.28 mg/dL 감소는 심혈관 위험을 일부 낮출 수 있는 수준으로 평가됩니다. 그러나 두 지표 모두에서 식이섬유 단독 효과보다는 전반적인 식단 개선의 일부로서 이해하는 것이 적절합니다.
50대 직장인 A씨는 공복혈당이 108 mg/dL로 경계 수준을 유지하고 있었습니다. 식단 기록을 보면 하루 식이섬유 섭취량은 약 14g으로 평균보다도 낮은 상태였습니다. 전문 영양 상담을 통해 귀리, 콩류, 채소 중심으로 식단을 재구성한 결과 섭취량이 28g/일 수준으로 높아졌고, 이후 정기검진에서 혈당 지표의 변화를 담당 의료진과 함께 확인하였습니다. 이 사례는 식이섬유 증가가 혈당 관리에 활용될 수 있는 실제적인 맥락을 보여줍니다.
현재 국제적으로 가장 널리 인용되는 식이섬유 권장량은 성인 기준 35g/일입니다. 그러나 현대 식단에서 실제 평균 섭취량은 약 17g/일 수준으로, 성인 인구의 94% 이상이 권장량에 미달하는 것으로 보고됩니다 [2]. 이 격차는 식품 가공 과정에서 식이섬유가 제거되는 경향, 정제 곡물과 초가공식품 중심의 식사 패턴이 자리 잡은 것과 관련이 있습니다. 쉽게 말해, 현대인 대부분은 식이섬유를 심각하게 부족하게 섭취하고 있다고 볼 수 있습니다. 국내 영양조사 데이터 역시 평균 섭취량이 권장량에 미치지 못하는 경향을 보이며, 특히 젊은 연령층과 도시 직장인에서 섭취 부족이 두드러지는 것으로 보고됩니다.
수용성 섬유의 혈당 효과를 위한 보충 목표량은 7.6~8.3g/일로 제시됩니다 [1]. LDL 콜레스테롤 감소를 목표로 할 경우 차전자피 기준으로 10.2g/일이 유효량으로 확인되었습니다 [5]. 이 두 수치는 총 권장량(35g)과는 별개로, 특정 대사 지표 개선을 위해 수용성 섬유 단독으로 필요한 최소 용량에 해당합니다. 이상지질혈증(dyslipidemia) 진단 기준과 LDL 관리에 대한 심층 정보는 이상지질혈증 진단 기준과 LDL·HDL·중성지방 해설에서 확인할 수 있습니다.
식이섬유 섭취량을 급격히 늘릴 경우 위장관 부작용이 발생할 수 있습니다. Zhang 등의 교차 설계 임상시험(164명)에서 고섬유식(~30g/2,100 kcal)은 팽만감 발생률을 탄수화물식 대비 18%에서 24%로 높였으나, 통계적 유의성은 없었습니다(상대위험도 RR 1.34) [7]. 단백질 위주 식단으로 전환하는 방식보다 탄수화물을 복합 탄수화물로 대체하는 방식이 팽만감을 상대적으로 적게 유발하는 것으로 나타났습니다 [7]. 수분 섭취가 부족한 상태에서 불용성 섬유를 급격히 늘리면 변비가 악화될 수 있어, 충분한 수분 섭취가 병행되어야 합니다.
40대 여성 B씨는 이상지질혈증 진단 후 스타틴(statin) 처방을 받았으나 근육통 부작용으로 복약 지속이 어려운 상황이었습니다. 담당 의사와의 상담을 통해 차전자피를 포함한 식이 조정 전략이 보조적 수단으로 함께 논의되었고, 식단 전반에서 수용성 섬유 급원을 늘리는 방향으로 영양 상담이 병행되었습니다. 이 사례는 식이섬유가 LDL 관리에서 약물 치료를 대체하는 것이 아니라 보조적 맥락에서 검토될 수 있음을 보여줍니다. 다만 모든 치료 전략 변경은 반드시 담당 의료진과의 협의를 통해 이루어져야 합니다.
식이섬유 보충의 실제 적용 시 고려해야 할 또 다른 측면은 섭취 시점입니다. 수용성 섬유는 식사와 함께 또는 식사 직전에 섭취할 때 식후 혈당 급등 완화 효과를 최대화할 수 있습니다. 이는 식사 전 젤 형성이 소장에서 포도당 흡수 완충 역할을 더 효율적으로 할 수 있기 때문입니다. 반면 콜레스테롤 감소를 목적으로 할 때는 지방과 콜레스테롤을 포함한 식사와 함께 섭취하는 방식이 담즙산 결합 효율을 높이는 데 유리합니다.

식이섬유 권장량을 충족하기 위해서는 다양한 식품군을 체계적으로 조합하는 접근이 필요합니다. 단일 식품에만 의존하기보다는 아침, 점심, 저녁, 간식 각각에 섬유 급원을 분산 배치하는 방식이 현실적입니다. 수용성 섬유의 주요 급원은 귀리, 사과, 감귤류, 콩류(렌틸콩, 병아리콩, 검은콩), 차전자피이며, 불용성 섬유는 통곡물, 브로콜리, 당근, 견과류에 풍부합니다.
귀리 베타-글루칸은 수용성 섬유의 대표 성분으로, 하루 3g 이상 섭취 시 LDL 감소 효과가 확인된 성분입니다. 귀리 100g에는 베타-글루칸이 약 4g 포함되어 있으며, 조리 시 점성이 생기는 것이 베타-글루칸 함량의 지표가 됩니다. 콩류는 수용성과 불용성 섬유를 함께 공급하며, 100g당 식이섬유 함량이 7~9g에 달해 소량으로도 섭취량 기여도가 높습니다. 식사에 콩류를 추가하거나 흰쌀밥의 일부를 현미로 대체하는 방식은 비교적 쉽게 적용할 수 있는 방법입니다.
보충제 형태의 차전자피는 식품으로 충분한 섬유를 섭취하기 어려운 경우 보조적으로 활용됩니다. 앞서 언급한 메타분석들에서 사용된 차전자피 유효 용량은 10.2g/일이며, 이는 통상적인 시판 제품 1~2회 복용 분량에 해당합니다 [5]. 차전자피는 물이나 음료에 혼합해 섭취하는 방식으로 사용되며, 수분을 충분히 함께 섭취해야 팽만감과 변비를 방지할 수 있습니다. 보충제의 선택과 용량은 개인의 건강 상태와 복용 중인 약물을 고려해 담당 의료진 또는 임상 영양사와 상담 후 결정하는 것이 적절합니다.
식이섬유 섭취량을 점진적으로 늘리는 접근이 위장관 부작용을 최소화하는 방법입니다. 급격히 늘리기보다는 1~2주 간격으로 하루 섭취량을 5g씩 높여 나가는 방식이 위장관이 적응할 시간을 줍니다. 예를 들어, 흰빵 대신 통곡물 빵을 선택하고, 간식으로 과일과 견과류를 포함하고, 저녁 반찬에 콩류나 채소를 추가하는 방식으로 단계적으로 목표 섭취량에 접근할 수 있습니다. 이 과정에서 하루 수분 섭취량을 충분히 유지하는 것이 권장량 달성과 부작용 예방 모두에 중요합니다.
특정 약물을 복용 중인 경우에는 식이섬유 보충제 섭취 시간을 약물 복용 시간과 분리하는 것이 중요합니다. 수용성 섬유, 특히 차전자피는 일부 약물의 장관 흡수를 저해할 수 있어, 약물 복용 후 1~2시간이 경과한 뒤 섬유 보충제를 섭취하는 방식이 일반적으로 권고됩니다. 당뇨병 치료제, 갑상선 약물, 항응고제 등을 복용 중인 경우 담당 의료진에게 식이섬유 보충 계획을 공유하는 것이 적절합니다. 이는 식이섬유가 건강에 유익한 성분임에도 불구하고, 약물 상호작용이라는 임상적 맥락을 간과하지 않아야 한다는 점을 의미합니다.
Q1. 식이섬유 하루 권장 섭취량은 얼마입니까?
현재 국제적으로 가장 널리 채택된 권장량은 성인 기준 35g/일입니다. 이 수치는 Reynolds 등의 대규모 체계적 문헌 고찰에서 35g 섭취군이 19g 섭취군에 비해 조기사망 위험이 1,000명당 14명 낮았다는 근거에 바탕을 두고 있습니다 [2]. 실제 평균 섭취량은 약 17g/일로 권장량의 절반 수준에 그칩니다.
Q2. 수용성 식이섬유와 불용성 식이섬유 중 혈당 조절에 더 중요한 것은 무엇입니까?
혈당 급등 완화와 HbA1c 감소 효과는 주로 수용성 식이섬유에서 관찰됩니다. 수용성 섬유가 젤을 형성해 포도당 흡수 속도를 늦추기 때문입니다 [1][4]. 불용성 섬유는 대장 통과 시간 단축과 장 기능 개선에 더 직접적인 역할을 합니다. 두 종류를 함께 섭취할 때 보다 폭넓은 대사 효과를 기대할 수 있습니다 [6].
Q3. 차전자피 보충제는 어느 정도 용량에서 효과가 있습니까?
Jovanovski 등의 메타분석(28개 RCT, 1,924명)에서 차전자피 평균 10.2g/일 섭취 시 LDL -0.33 mmol/L, 비(非)-HDL 콜레스테롤 -0.39 mmol/L 감소가 확인되었습니다 [5]. 보충제 복용 여부와 용량은 개인의 건강 상태와 복용 중인 약물을 고려해 의료진과 상의 후 결정하는 것이 적절합니다.
Q4. 식이섬유를 갑자기 많이 섭취하면 부작용이 있습니까?
팽만감이나 복부 가스가 일시적으로 증가할 수 있습니다. Zhang 등의 임상시험에서 고섬유식은 팽만감 발생률을 소폭 높였으나 통계적으로 유의하지 않았습니다(RR 1.34) [7]. 수분 섭취가 부족한 상태에서 불용성 섬유를 급격히 늘리면 변비가 악화될 수 있습니다. 섭취량을 점진적으로 늘리고 하루 수분 섭취를 충분히 유지하는 방식이 부작용을 줄이는 데 도움이 됩니다.
Q5. 식이섬유 보충이 스타틴 등 약물 치료를 대체할 수 있습니까?
식이섬유 보충은 독립적인 LDL 감소 효과를 보이지만, 약물 치료를 대체하는 수단으로 간주되지 않습니다. Ghavami 등의 메타분석에서 LDL -8.28 mg/dL 감소가 확인되었으나 [3], 이는 스타틴의 평균 효과보다 작습니다. 식이섬유는 건강한 식단의 일부로서, 또는 약물 치료의 보조 수단으로 활용될 수 있으며, 치료 전략은 반드시 담당 의료진과 함께 결정해야 합니다.
[1] Xie Y et al. "Effects of soluble fiber supplementation on glycemic control in adults with type 2 diabetes mellitus: A systematic review and meta-analysis of randomized controlled trials." Clinical Nutrition, 2021. DOI: 10.1016/j.clnu.2020.10.032. PMID: 33162192.
[2] Reynolds AN et al. "Dietary fibre and whole grains in diabetes management: Systematic review and meta-analyses." PLoS Medicine, 2020. DOI: 10.1371/journal.pmed.1003053. PMID: 32142510.
[3] Ghavami A et al. "Soluble Fiber Supplementation and Serum Lipid Profile: A Systematic Review and Dose-Response Meta-Analysis." Advances in Nutrition, 2023. DOI: 10.1016/j.advnut.2023.01.005. PMID: 36796439.
[4] Silva FM et al. "Fiber intake and glycemic control in patients with type 2 diabetes mellitus: a systematic review with meta-analysis." Nutrition Reviews, 2013. DOI: 10.1111/nure.12076. PMID: 24180564.
[5] Jovanovski E et al. "Effect of psyllium (Plantago ovata) fiber on LDL cholesterol: systematic review and meta-analysis." American Journal of Clinical Nutrition, 2018. DOI: 10.1093/ajcn/nqy115. PMID: 30239559.
[6] Chandalia M et al. "Beneficial effects of high dietary fiber intake in patients with type 2 diabetes mellitus." New England Journal of Medicine, 2000. DOI: 10.1056/NEJM200005113421903. PMID: 10805824.
[7] Zhang M et al. "Effects of High-Fiber Diets and Macronutrient Substitution on Bloating." Clinical and Translational Gastroenterology, 2020. DOI: 10.14309/ctg.0000000000000122. PMID: 31972610.
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.