
by Choline — 영양소와 대사를 파헤치는 사이언스 에디터
마그네슘 보충제는 시중에 수십 종이 유통되고 있으나, 제품 라벨에 표기된 형태가 다르다는 사실을 인지하는 소비자는 많지 않습니다. 마그네슘 산화물(magnesium oxide), 마그네슘 구연산염(magnesium citrate), 마그네슘 글리시네이트(magnesium glycinate) 등은 모두 동일한 마그네슘 이온(Mg²⁺)을 공급하지만, 결합된 분자 구조에 따라 흡수율, 위장 耐容性, 그리고 표적 조직이 근본적으로 달라집니다. 이 글은 주요 마그네슘 형태의 차이를 흡수 기전, 임상 효능, 부작용, 용도별 적합성 측면에서 체계적으로 정리한 것입니다.

마그네슘 보충제의 흡수율은 마그네슘 이온 자체보다 이온을 감싸는 리간드(결합 분자)에 의해 주로 결정됩니다. 크게 무기염 계열과 유기염 계열로 나뉘며, 이 분류가 체내 이용률의 첫 번째 결정 요인입니다.
무기염 계열의 대표 형태인 마그네슘 산화물은 원소 마그네슘 함량이 약 60%로 가장 높습니다. 그러나 수용성이 극히 낮아 최대 위산 분비 상태에서도 용해율이 43%에 그치며, 물에서는 훨씬 낮아집니다 [3]. 이는 흡수에 앞서 위산에 의한 이온화 과정이 반드시 선행되어야 한다는 의미입니다. 양성자 펌프 억제제(PPI)를 복용 중인 경우 위산 분비가 억제되어 마그네슘 산화물의 흡수율이 더욱 저하될 수 있습니다 [2][3].
유기염 계열은 산도와 무관하게 상당 수준의 용해도를 유지합니다. 마그네슘 구연산염은 물에서도 55%의 용해율을 보이며, 동일한 경구 투여량(25 mmol) 기준으로 4시간 요중 마그네슘 배설량이 구연산염 0.22 mg/mg 크레아티닌 대 산화물 0.006 mg/mg 크레아티닌으로 약 37배 차이가 확인되었습니다 [3]. 요중 배설량은 흡수된 마그네슘의 간접 지표로, 이 수치는 구연산염이 실제로 체내에 더 많이 흡수되었음을 시사합니다.
마그네슘 글리시네이트(bisglycinate)는 마그네슘 이온에 글리신 분자 두 개가 결합된 형태입니다. 이 구조는 소장에서 디펩타이드 수송체(PepT1)를 통한 흡수 경로를 추가로 활성화하여, 일반적인 마그네슘 이온 채널(TRPM6/TRPM7)에 더해 이중 경로 흡수가 가능해집니다. 이에 따라 위장관 자극이 적고 내용성이 우수하다는 것이 임상 연구에서 확인되었습니다 [5].
상업용 제품 간 흡수율 편차도 주목할 필요가 있습니다. 동일한 마그네슘 형태를 표방하더라도 제조 방법과 제형에 따라 생체이용률(bioavailability)이 크게 달라질 수 있습니다. 인체 대상 연구에서 흡수율이 높은 제품군과 낮은 제품군의 AUC(혈중 농도-시간 곡선 아래 면적) 차이는 6.87 대 0.31 mM·min으로 20배 이상 벌어진 사례가 보고되었습니다 [2]. 즉, 형태(form)만큼이나 제품 품질도 중요한 변수입니다.
제형(formulation) 역시 흡수율에 영향을 미칩니다. 발포정(effervescent tablet)은 동일한 산화 마그네슘 함량 기준으로 캡슐 제형보다 요중 마그네슘 배설량이 40% 대 20%로 두 배 이상 높다는 연구 결과가 있습니다. 이는 발포 반응이 사전에 마그네슘을 부분적으로 용해시켜 위산 의존성을 낮추기 때문입니다. 따라서 동일한 성분 표기의 제품이라도 정제, 캡슐, 분말, 발포정 등 제형에 따라 실제 흡수되는 마그네슘 양이 달라질 수 있다는 점을 고려해야 합니다 [2].
마그네슘 흡수는 또한 용량 의존적(dose-dependent) 특성을 보입니다. 저용량에서는 능동 수송(TRPM6/TRPM7 채널)이 주도하지만, 투여량이 증가할수록 수동 확산(passive paracellular diffusion) 비율이 높아집니다. 이로 인해 소량으로 자주 복용하는 방식이 동일 총량을 한 번에 복용하는 방식보다 흡수 효율이 높을 수 있습니다. 체계적 문헌고찰에서도 마그네슘 흡수는 투여 용량과 방식에 따라 유의미하게 변동됨이 확인되었습니다 [1].
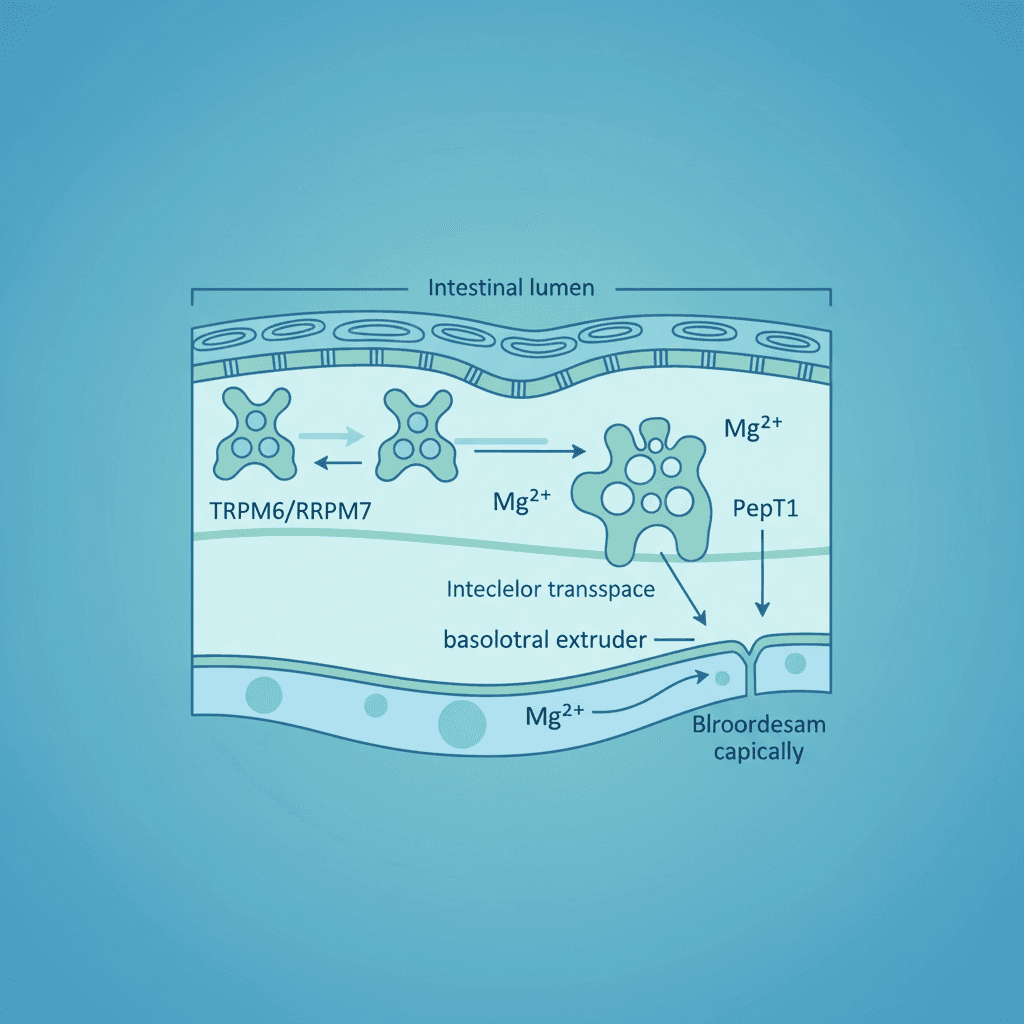
마그네슘 형태별로 임상적 유용성이 두드러지는 영역이 다릅니다. 이는 흡수율 차이뿐 아니라 결합된 리간드의 생리 활성, 그리고 조직 분포 특성에서 비롯됩니다.
마그네슘 산화물은 흡수율이 낮은 탓에 대장 내 삼투압 효과가 커서 변비 해소 목적의 임상적 사용이 가장 적합합니다. 흡수되지 않은 마그네슘이 장내 수분을 끌어당겨 장 운동을 자극하는 기전입니다. 이 목적에서는 낮은 흡수율이 오히려 작용 기전의 근거가 됩니다. 다만 원소 마그네슘 100 mg 대비 실제 혈중 수준 상승 효과는 유기염 형태에 비해 현저히 낮습니다 [1][3].
마그네슘 구연산염은 일반적인 마그네슘 결핍 보충에 가장 범용적으로 사용됩니다. 위산 의존성이 낮고 흡수율이 높아 식전·식후 모두 효과적이며, 구연산 자체가 옥살산염과 결합하여 신장결석 예방에도 도움이 된다는 별도의 근거가 있습니다. 2021년 체계적 문헌고찰에 따르면 유기염 형태의 마그네슘은 무기염 형태보다 일관되게 높은 생체이용률을 나타냈습니다 [1].
마그네슘 비스글리시네이트(magnesium bisglycinate)는 수면 질 개선 분야에서 가장 강력한 임상 근거를 보유하고 있습니다. 2025년 무작위 이중맹검 위약대조 임상시험(n=155)에서 하루 250 mg 원소 마그네슘 비스글리시네이트를 4주간 투여한 결과, 불면증 심각도 지수(ISI)가 -3.9 감소하여 위약군의 -2.3에 비해 유의미한 차이를 보였습니다(Cohen's d=0.2) [5]. 효과 크기는 작은 수준이나 통계적 유의성은 확보되었습니다. 위장 내성이 우수하다는 점에서 민감한 소화기 기능을 가진 경우에도 적합한 형태로 분류됩니다.
마그네슘 L-트레오네이트(magnesium L-threonate)는 혈뇌장벽(BBB) 투과 능력에서 다른 형태와 차별화됩니다. 비타민 C 대사산물인 트레온산(threonic acid)이 리간드로 결합되어 있어 뇌 조직 내 마그네슘 농도를 선택적으로 높이는 것이 특징입니다 [6][7]. 성인 80명을 대상으로 한 RCT에서 하루 1 g을 21일간 복용한 결과 Oura Ring으로 측정한 깊은 수면 점수, REM 수면 점수, 활동 점수 및 준비도 지표 모두 위약 대비 유의미하게 개선되었으며(p<0.05), 주간 인지 기능과 에너지 수준도 호전되었습니다 [6]. 별도의 인지 기능 RCT(n=109)에서는 하루 2 g을 30일간 투여 시 임상기억검사(CMT) 5개 하위 항목 전체에서 유의미한 개선이 확인되었으며, 연령이 높을수록 효과가 더 두드러졌습니다 [7].
마그네슘 말레이트(magnesium malate)는 크렙스 회로(Krebs cycle)의 중간 대사물인 말산(malic acid)과 결합된 형태입니다. 동물 약동학 연구에서 여러 마그네슘 형태 중 가장 높은 AUC와 가장 긴 혈중 유지 시간을 보였습니다 [4]. 말산이 ATP 합성 과정에 관여하는 점에서 근육 피로 및 섬유근육통(fibromyalgia) 맥락에서 연구되어 왔으나, 인체 대상 고품질 연구는 아직 제한적입니다.
불안 및 수면 전반에 관한 체계적 문헌고찰(15개 임상시험 분석)에서는 마그네슘 보충이 경증 불안 및 불면증에 유익할 가능성이 있으며, 특히 기저 마그네슘 수준이 낮은 경우 효과가 두드러진다고 결론지었습니다 [8]. 수면 개선은 8개 연구 중 5개에서 긍정적 결과가 확인되었고, 불안 개선은 7개 연구 중 5개에서 효과가 보고되었습니다. 다만 형태별 비교 데이터가 연구 간에 표준화되지 않아 최적 형태와 용량에 대한 확정적 결론은 도출되지 않았습니다 [8].
마그네슘 아세틸 타우레이트(magnesium acetyl taurate)는 타우린(taurine) 유도체와 결합된 형태로, 동물 연구에서 빠른 흡수 속도와 높은 뇌 조직 침투율이 확인되었으며 항불안 신호도 관찰되었습니다 [4]. 타우린 분자 자체가 독립적으로 심혈관 및 신경학적 효과를 가질 수 있어, 임상 효능이 마그네슘 단독 작용인지 타우린의 기여인지 분리 해석이 어렵다는 한계가 있습니다. 현재까지 인체 대상 RCT는 부족하여 이 형태에 대한 근거 수준은 낮은 편입니다.

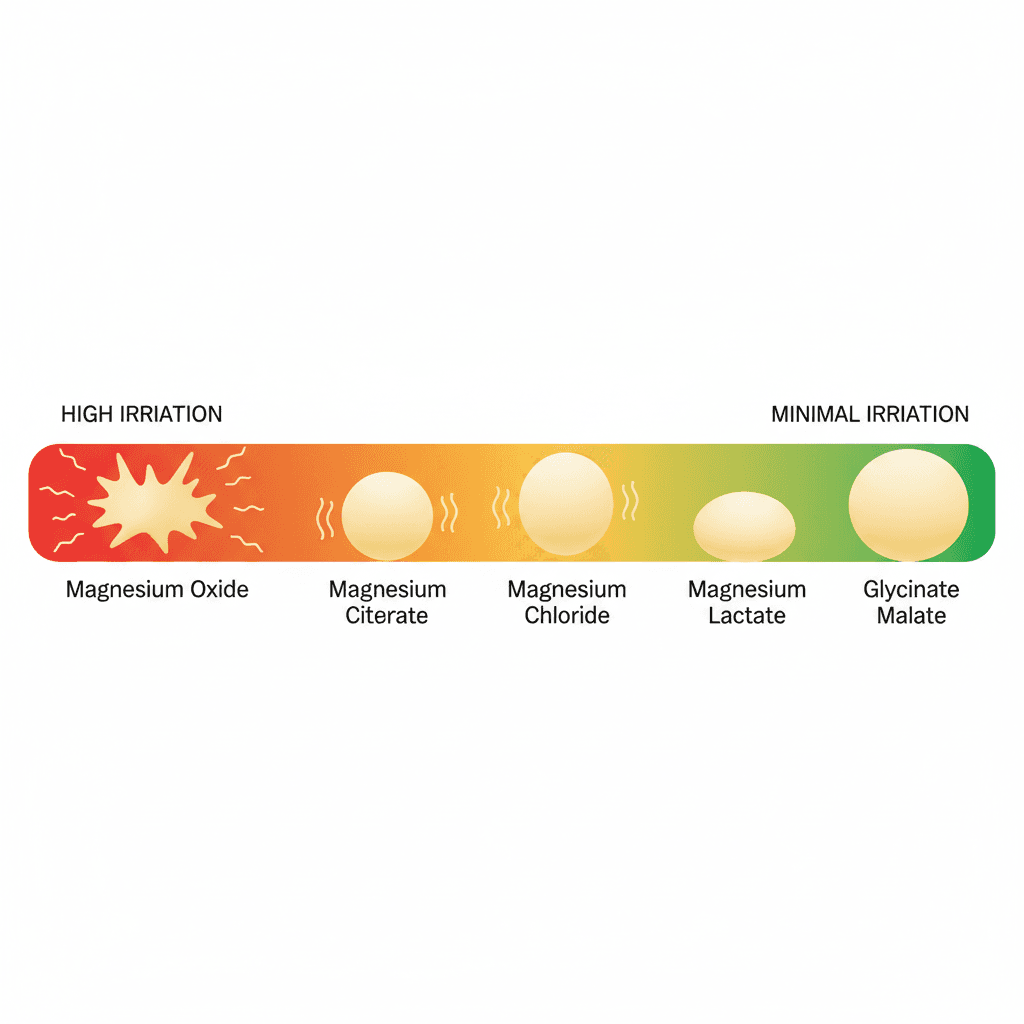
마그네슘 보충제의 부작용 프로파일은 형태에 따라 차이가 있으며, 이는 실질적인 제품 선택 기준이 됩니다.
가장 흔한 부작용은 위장관계 증상입니다. 설사, 복부 경련, 구역감이 고용량에서 나타날 수 있으며, 원소 마그네슘 350 mg 초과 시 발생 빈도가 높아집니다 [1][2]. 이 중 마그네슘 산화물은 대장 내 미흡수 마그네슘 농도가 높아 삼투성 설사가 가장 빈번하게 발생하는 형태입니다. 마그네슘 구연산염도 고용량에서 같은 증상이 나타날 수 있습니다.
이에 반해 마그네슘 비스글리시네이트와 마그네슘 L-트레오네이트는 임상시험에서 이상반응이 보고되지 않았습니다 [5][6][7]. 비스글리시네이트는 글리신 킬레이트 구조가 마그네슘을 완충 전달하여 장 자극을 줄이는 것으로 설명됩니다. 위장관 민감도가 높거나 과민성 장 증후군(IBS) 경향이 있는 경우 비스글리시네이트 형태가 내용성 측면에서 유리합니다.
고마그네슘혈증(hypermagnesemia)은 드물지만 중증 결과로 이어질 수 있는 부작용입니다. 신장 기능이 정상인 건강한 성인에서는 신장이 과잉 마그네슘을 배설하므로 경구 보충 용량 범위에서 고마그네슘혈증이 발생하기 어렵습니다. 그러나 사구체여과율(GFR)이 30 mL/min 미만인 신부전 환자에서는 모든 마그네슘 형태가 고용량 금기에 해당합니다 [1]. 이는 형태에 무관하게 적용되는 가장 중요한 안전 주의 사항입니다.
약물 상호작용도 고려해야 합니다. 마그네슘은 플루오로퀴놀론계(fluoroquinolones) 및 테트라사이클린(tetracyclines) 항생제와 킬레이트 결합을 형성하여 해당 약물의 흡수를 저해합니다. 복용 간격을 2시간 이상 두는 것이 원칙입니다. 이 상호작용은 마그네슘 형태와 무관하게 공통적으로 적용됩니다. 또한 비타민 D 활성화(수산화 단계)에 마그네슘이 효소 보조인자로 요구되므로, 마그네슘 결핍 상태에서는 비타민 D 보충 효과가 제한될 수 있습니다.
칼슘 보충제와 마그네슘을 동시에 고용량 복용하면 장내 수송체 수준에서 흡수 경쟁이 일어날 수 있어, 복용 시간을 분리하거나 칼슘 대 마그네슘 비율을 고려하여 복용하는 방법이 권고됩니다. 루프 이뇨제(loop diuretics) 및 티아지드계 이뇨제(thiazide diuretics)는 신장에서 마그네슘 배설을 증가시키므로, 장기 복용 시 마그네슘 결핍 위험이 높아질 수 있습니다. 이 경우 보충 필요성이 생길 수 있으나, 형태 선택 측면의 특이 데이터는 검토된 연구에서 다루어지지 않았습니다.
마그네슘 산화물과 PPI의 조합은 이중적으로 불리합니다. PPI가 위산 분비를 억제하면 산화 마그네슘의 이온화가 방해되고, 동시에 PPI 장기 복용 자체가 마그네슘 흡수를 저하시키는 독립적 기전도 존재합니다 [2][3]. 따라서 PPI를 복용 중인 경우 마그네슘 형태 선택이 더욱 중요하며, 산 의존성이 낮은 유기염 형태가 상대적으로 유리합니다.
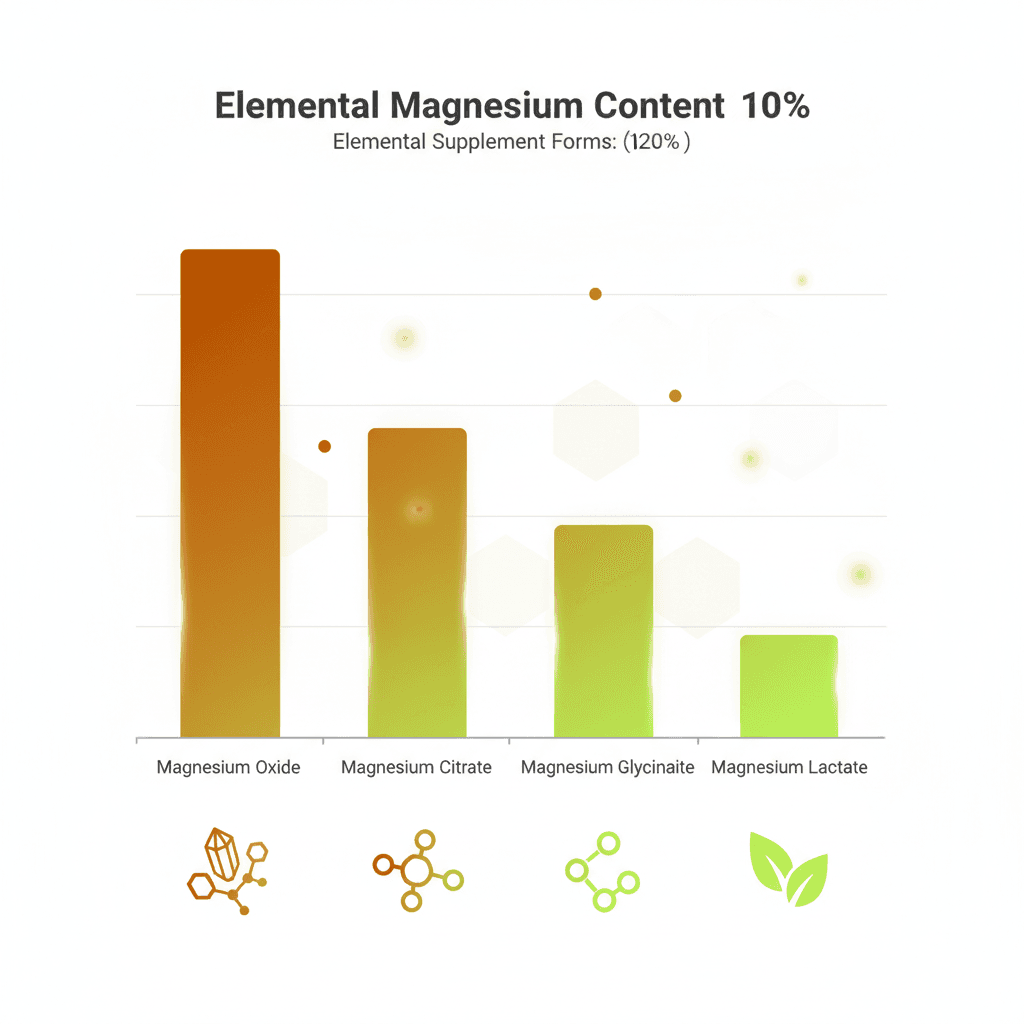
마그네슘 보충제 라벨에 표기된 용량 수치를 해석할 때 원소 마그네슘(elemental magnesium) 함량을 확인하는 것이 중요합니다. 제품에 따라 "마그네슘 500 mg"이 원소 마그네슘 500 mg이 아닌, 해당 형태의 마그네슘 염 500 mg을 의미하는 경우가 많기 때문입니다.
형태별 원소 마그네슘 함량 비율은 다음과 같습니다. 마그네슘 산화물은 약 60%, 마그네슘 구연산염은 약 16%, 마그네슘 비스글리시네이트는 약 1416%, 마그네슘 L-트레오네이트는 약 78%입니다. 즉, 마그네슘 산화물 500 mg 정제에는 원소 마그네슘이 약 300 mg 포함되지만, 마그네슘 L-트레오네이트 500 mg에는 약 35~40 mg만 포함됩니다. 절대 함량만으로 용량을 비교하면 판단 오류가 생깁니다.
임상시험에서 확인된 유효 용량은 형태별로 다릅니다. 마그네슘 비스글리시네이트는 원소 마그네슘 250 mg/일 기준으로 4주간 수면 지표 개선이 확인되었습니다 [5]. 마그네슘 L-트레오네이트는 염 기준 12 g/일(원소 마그네슘 70160 mg)이 수면 및 인지 기능 연구에서 사용된 범위입니다 [6][7]. 대부분의 임상 연구에서 원소 마그네슘 200~400 mg/일이 일반적인 치료 범위로 보고됩니다.
보충 마그네슘에 대한 일반적인 상한 섭취량(UL)은 식이 마그네슘과 별도로 보충제에서 하루 350 mg(원소 마그네슘 기준)으로 설정되어 있습니다. 이 수치는 설사와 같은 위장관 부작용이 나타나기 시작하는 역치를 참고하여 설정된 값입니다. 체계적 문헌고찰에 따르면 마그네슘 보충제는 결핍이 없는 건강한 성인에서 생리적 마그네슘 수준을 유지하는 데 충분하지만, 고령자나 질환자에서의 근거는 아직 부족합니다 [1].
비스글리시네이트나 L-트레오네이트처럼 원소 마그네슘 함량이 낮은 형태는 실제 섭취되는 마그네슘 양 자체도 적을 수 있으므로, 결핍 보정보다는 특정 임상 목표(수면, 인지)에 최적화된 형태로 이해하는 것이 타당합니다. 반면 결핍 교정이나 전반적인 마그네슘 상태 개선이 목적이라면, 흡수율이 입증된 구연산염 형태가 원소 함량과 흡수율의 균형 측면에서 가장 실용적인 선택지로 분류됩니다 [1][3].
Q. 마그네슘 산화물과 구연산염 중 어느 것이 더 잘 흡수됩니까?
임상 데이터 기준으로는 구연산염의 흡수율이 현저히 높습니다. 동일 투여량에서 요중 마그네슘 배설 비교 연구에 따르면, 구연산염이 산화물보다 약 37배 높은 흡수율을 보였습니다 [3]. 산화물은 변비 해소와 같은 장내 삼투 효과 목적에 적합하며, 혈중 마그네슘 수준 개선이 목적이라면 유기염 형태가 더 적합한 것으로 분류됩니다.
Q. 마그네슘 글리시네이트는 수면에 실제로 효과가 있습니까?
2025년 무작위 위약대조 임상시험(n=155)에서 비스글리시네이트 250 mg/일을 4주간 복용한 군의 불면증 심각도 지수(ISI)가 위약군 대비 유의미하게 감소했습니다(각각 -3.9 대 -2.3) [5]. 효과 크기는 작은 편(Cohen's d=0.2)이나 통계적으로 유의미한 결과가 확인되었습니다. 이와 별도로 마그네슘 L-트레오네이트도 객관적 수면 지표(깊은 수면, REM 수면)에서 개선 효과가 보고되었습니다 [6].
Q. 마그네슘 L-트레오네이트가 다른 형태와 다른 이유는 무엇입니까?
마그네슘 L-트레오네이트의 가장 큰 특징은 혈뇌장벽을 통과하여 뇌 조직 내 마그네슘 농도를 선택적으로 높이는 능력입니다. 다른 형태에서는 이와 같은 뇌 특이적 조직 분포가 확인되지 않았습니다. 이로 인해 인지 기능 개선 및 뇌 노화와 관련된 연구 영역에서 L-트레오네이트가 주목받고 있습니다 [6][7].
Q. 마그네슘 보충제 복용 시 주의해야 할 상호작용이 있습니까?
플루오로퀴놀론계 및 테트라사이클린 계열 항생제와 동시에 복용하면 항생제 흡수가 저해될 수 있습니다. 최소 2시간 이상 간격을 두어야 합니다. 신장 기능이 저하된 경우(GFR <30 mL/min)에는 마그네슘 형태에 관계없이 고용량 복용이 금기입니다 [1]. 또한 장기간 양성자 펌프 억제제(PPI) 복용 시 마그네슘 흡수가 전반적으로 저하될 수 있습니다.
Q. 마그네슘 형태 선택 시 어떤 기준이 가장 중요합니까?
목적에 따라 기준이 달라집니다. 결핍 보정과 일반 보충 목적에서는 구연산염이 흡수율과 원소 함량의 균형 측면에서 실용적입니다. 수면 개선이 목적이고 위장 내성이 중요한 경우에는 비스글리시네이트가 근거를 갖춘 선택지입니다. 인지 기능이나 뇌 건강이 주된 관심사라면 L-트레오네이트가 해당 임상 근거를 보유합니다 [5][6][7]. 변비 해소라면 산화물이 역설적으로 적합한 형태입니다.
[1] Pardo MR et al. "Bioavailability of magnesium food supplements: A systematic review." Nutrition. 2021. DOI: 10.1016/j.nut.2021.111294. PMID: 34111673.
[2] Blancquaert L et al. "Predicting and Testing Bioavailability of Magnesium Supplements." Nutrients. 2019. DOI: 10.3390/nu11071663. PMID: 31330811.
[3] Lindberg JS et al. "Magnesium bioavailability from magnesium citrate and magnesium oxide." Journal of the American College of Nutrition. 1990. DOI: 10.1080/07315724.1990.10720349. PMID: 2407766.
[4] Uysal N et al. "Timeline (Bioavailability) of Magnesium Compounds in Hours: Which Magnesium Compound Works Best?" Biological Trace Element Research. 2019. DOI: 10.1007/s12011-018-1351-9. PMID: 29679349.
[5] Schuster J et al. "Magnesium Bisglycinate Supplementation in Healthy Adults Reporting Poor Sleep: A Randomized, Placebo-Controlled Trial." Nature and Science of Sleep. 2025. DOI: 10.2147/NSS.S524348. PMID: 40918053.
[6] Hausenblas HA et al. "Magnesium-L-threonate improves sleep quality and daytime functioning in adults with self-reported sleep problems: A randomized controlled trial." Sleep Med X. 2024. DOI: 10.1016/j.sleepx.2024.100121. PMID: 39252819.
[7] Zhang C et al. "A Magtein®, Magnesium L-Threonate, -Based Formula Improves Brain Cognitive Functions in Healthy Chinese Adults." Nutrients. 2022. DOI: 10.3390/nu14245235. PMID: 36558392.
[8] Rawji A et al. "Examining the Effects of Supplemental Magnesium on Self-Reported Anxiety and Sleep Quality: A Systematic Review." Cureus. 2024. DOI: 10.7759/cureus.59317. PMID: 38817505.
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.