
오메가3 지방산(omega-3 fatty acid)은 전 세계에서 가장 많이 연구된 영양 보조제 중 하나입니다. 시중에 유통되는 제품 대부분이 하루 1g 내외인 반면, 임상시험에서 의미 있는 효과를 확인한 용량은 그 두 배에서 네 배에 달합니다. 이 글에서는 오메가3 용량별 효과의 차이와, 목적에 따른 EPA·DHA 선택 전략을 임상 근거 중심으로 분석합니다.
오메가3의 핵심 성분은 에이코사펜타엔산(EPA, eicosapentaenoic acid)과 도코사헥사엔산(DHA, docosahexaenoic acid)입니다. 두 성분은 구조가 유사하지만 체내에서의 역할이 구분됩니다. EPA는 항염증 에이코사노이드(eicosanoid) 생성을 촉진하고, 항혈소판 및 항부정맥 효과를 보입니다. DHA는 세포막 유동성에 영향을 미치며, 혈압 및 심박수 조절에 기여하는 것으로 알려져 있습니다.
중성지방(triglyceride, TG) 감소 경로는 비교적 명확하게 규명되어 있습니다. EPA와 DHA는 간에서의 지방 신생합성(de novo lipogenesis)을 억제합니다. 동시에 초저밀도 지단백(VLDL, very low-density lipoprotein) 분비를 줄이는 방식으로 혈중 중성지방 농도를 낮춥니다. 이 기전이 용량과 직접적으로 연관된다는 점이 임상에서 중요한 의미를 가집니다.
Wang 등의 메타분석(meta-analysis)은 이 용량 반응 관계를 체계적으로 검토하였습니다. 72,598명을 포함한 90개의 무작위 대조 시험(RCT, randomized controlled trial)을 분석한 결과, 오메가3 하루 2g 이상 섭취 시 고지혈증 및 과체중 집단에서 중성지방이 유의미하게 감소하는 것으로 나타났습니다[1]. 반면 하루 1g 미만 용량에서는 중성지방에 대한 효과가 불명확하였습니다. 이 결과는 용량을 늘릴수록 효과가 커지는 연속적 용량 반응 곡선이 존재함을 보여줍니다.
코크란(Cochrane) 체계적 문헌고찰(systematic review)은 86개 무작위 대조 시험, 162,796명 데이터를 통합 분석하였습니다. 고용량에서 중성지방 약 15% 감소 효과는 높은 확실성(high certainty)으로 입증되었습니다[7]. 반면 총 사망률에 대한 영향은 거의 없는 것으로 판단되었으며, 관상동맥질환 사망에 대한 감소 효과는 낮은 확실성(low certainty)으로 분류되었습니다. 이는 오메가3의 이점이 전반적인 생존에서라기보다 특정 심혈관 지표에서 더 두드러짐을 시사합니다.
이 같은 근거는 오메가3 보충제의 효과가 용량에 비례한다는 것을 보여줍니다. 일반 건강 보조 목적의 저용량 제품과, 중성지방 저하 또는 심혈관 위험 감소를 목표로 하는 고용량 처방 등급 제품 사이에는 임상적으로 유의미한 차이가 존재합니다. 따라서 오메가3 복용을 시작하기 전에, 목적을 명확히 하는 것이 용량 선택의 출발점이 됩니다. 명확한 임상 목표 없이 용량을 높이는 것은 비용 대비 효과를 낮출 수 있고, 불필요한 부작용 위험을 높일 수 있습니다.
항염증 효과의 기전 역시 용량과 연관됩니다. EPA는 아라키돈산(arachidonic acid)과 경쟁적으로 사이클로옥시게나아제(cyclooxygenase) 경로에 결합하여 덜 염증성인 에이코사노이드를 생성합니다. 이 경쟁적 억제(competitive inhibition)는 EPA 농도가 충분히 높아야 효과적으로 작동합니다. 즉, 혈중 EPA 농도를 충분히 높이지 않으면 항염증 효과도 기대하기 어렵습니다. 이 점이 저용량 보충제의 한계를 설명하는 또 하나의 기전적 근거입니다.
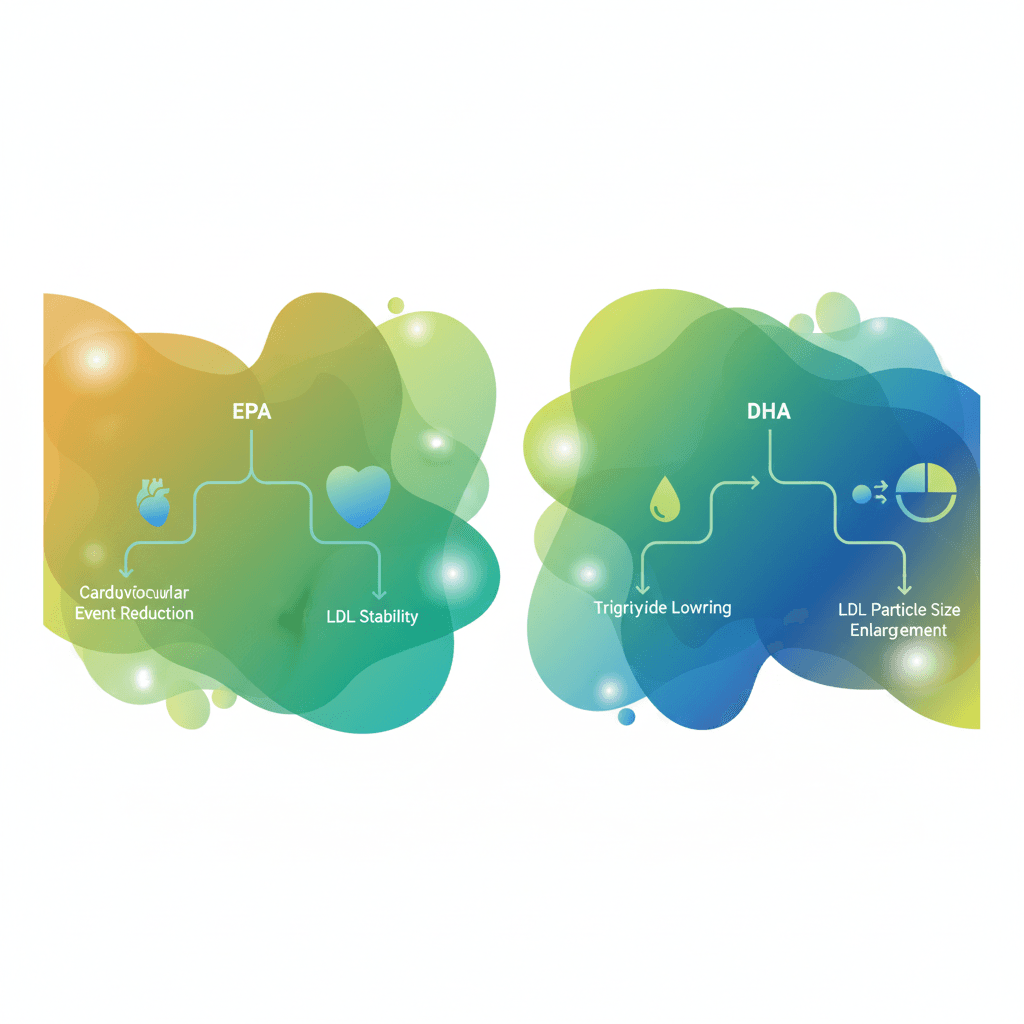
EPA와 DHA의 역할 차이는 보충제 선택에 실질적인 의미를 갖습니다. 두 성분을 구분하지 않고 단순히 '오메가3'로만 접근하면 목적에 맞지 않는 결과를 얻을 수 있습니다. 제품 라벨에 표기된 EPA와 DHA 함량비를 확인하는 것이 중요한 이유가 여기에 있습니다.
Choi와 Calder의 2024년 체계적 문헌고찰은 이 차이를 집중적으로 분석하였습니다. 9개의 무작위 대조 시험을 포함한 24편의 논문을 검토한 결과, 중성지방 감소 효과는 DHA가 EPA보다 다소 우수한 것으로 나타났습니다[3]. DHA는 혈압 감소와 심박수 조절에서도 EPA보다 효과적이었습니다. 이는 DHA가 세포막 구조에 더 직접적으로 통합되어 이온 채널 기능과 혈관 반응성에 영향을 미치기 때문인 것으로 해석됩니다.
그러나 DHA는 저밀도 지단백(LDL, low-density lipoprotein) 수치를 소폭 상승시키는 특성이 있습니다. 이 점이 중요한 이유는, 단순히 LDL 수치만 보면 DHA가 불리해 보일 수 있기 때문입니다. 다만 같은 연구에서 DHA는 LDL 입자의 크기를 증가시키는 것으로 확인되었습니다[3]. 소형 LDL 입자는 대형 LDL 입자보다 동맥벽 내피 아래로 침투하기 쉬워 죽상동맥경화증(atherosclerosis) 위험이 상대적으로 높습니다. 따라서 DHA에 의한 LDL 입자 크기 증가는 항죽상경화 효과(anti-atherogenic effect)로 해석됩니다.
심혈관 사건 감소라는 목표에서는 EPA의 근거가 보다 강력합니다. EPA 단독 제제는 LDL을 상승시키지 않는다는 것이 핵심 장점입니다. AHA(미국심장협회, American Heart Association)의 공식 과학 권고안에 따르면, EPA 단독 제제인 아이코사펜트에틸(icosapent ethyl) 하루 4g 투여는 LDL 상승 없이 중성지방을 30% 이상 감소시키는 것으로 정리되어 있습니다[4]. 이미 스타틴(statin)을 복용 중인 고위험 심혈관 환자에게 EPA 제제가 특히 유리한 이유입니다.
LDL 입자 특성에 대한 고려는 임상에서 중요해지고 있습니다. 기존의 LDL 수치 측정이 LDL 입자의 크기와 밀도를 반영하지 못한다는 점이 알려지면서, 단순 수치 외에 LDL 입자 수(LDL particle number)와 크기를 함께 평가하는 방향으로 심혈관 위험 평가가 변화하고 있습니다. 이 관점에서 DHA가 LDL 수치를 소폭 높이더라도 입자 크기를 증가시킨다면, 전체적인 죽상경화 위험은 증가하지 않거나 오히려 감소할 수 있습니다. 이 점은 중성지방이 높고 소형 LDL 입자가 많은 이상지질혈증(dyslipidemia) 환자에게 특히 관련성이 높습니다.
결론적으로, 중성지방 감소가 주된 목표라면 DHA 비율이 높은 제품이 유리하며, 심혈관 사건 예방이 목표라면 EPA 비율이 높거나 EPA 단독 제제가 임상 근거상 더 적합합니다. 두 목표를 동시에 추구하는 경우에는 현재 복용 중인 약물과의 상호작용을 포함하여 의료진과 상담을 통해 제품 선택을 결정하는 것이 바람직합니다.
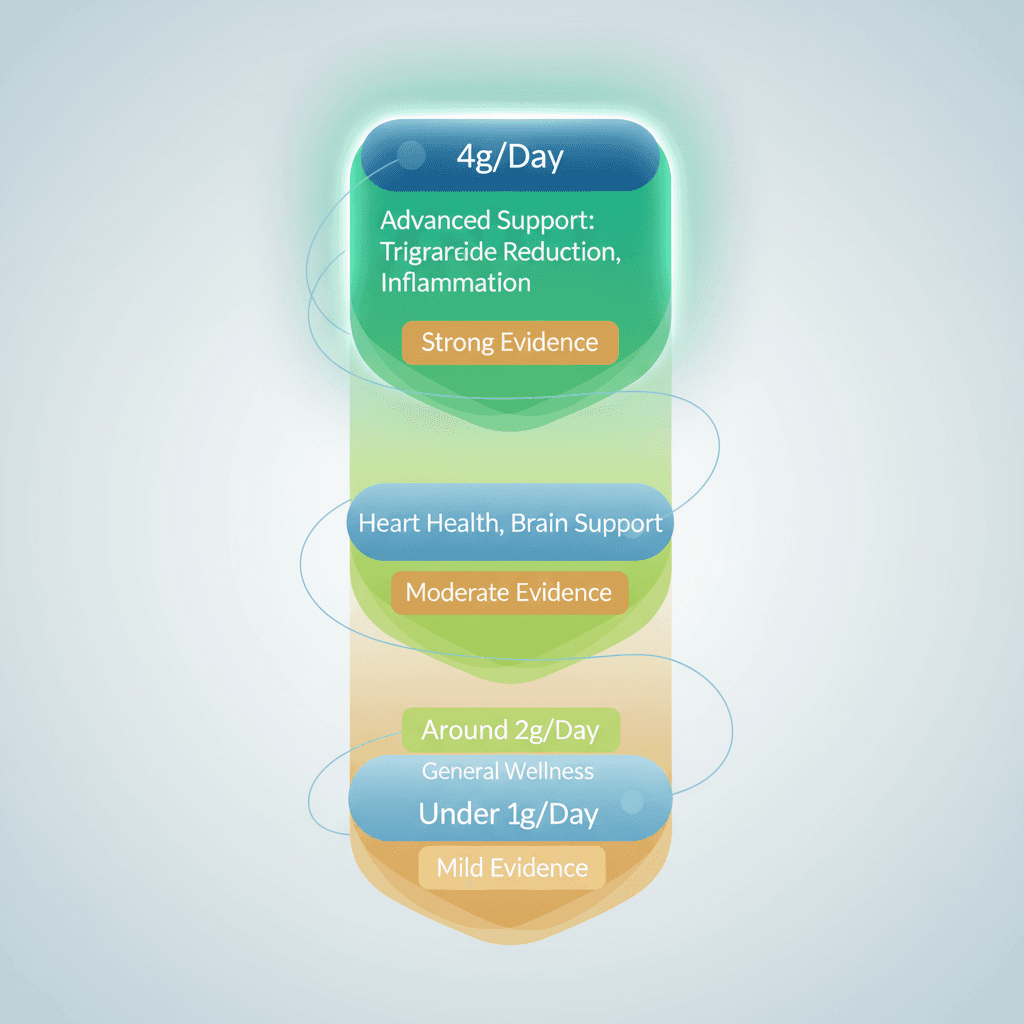
오메가3의 임상 용량은 크게 세 단계로 구분됩니다. 첫 번째는 하루 1g 미만의 일반 건강 보조 용량, 두 번째는 하루 2g 내외의 심혈관 예방 보조 용량, 세 번째는 하루 4g의 처방 등급 고용량입니다. 각 단계의 근거 수준과 적합한 대상군이 다릅니다. 어느 단계를 선택하든, 복용 목적과 현재의 건강 상태가 먼저 평가되어야 합니다.
하루 4g의 처방 등급 용량은 중성지방 저하 및 고심혈관 위험군 관리에서 가장 강력한 근거를 보유합니다. Bernasconi 등의 메타분석은 135,267명을 포함한 40개 연구를 분석하여 심근경색(myocardial infarction, MI) 상대 위험도(RR, relative risk) 0.87, 치명적 심근경색 RR 0.65를 보고하였습니다[6]. 중요한 것은 이 연구가 용량 의존적 패턴을 명시적으로 확인하였다는 점입니다. 용량이 높을수록 심혈관 보호 효과가 강해진다는 결론은, 충분한 용량이 효과 발현의 전제 조건임을 보여줍니다.
처방 등급 근거의 핵심은 REDUCE-IT 임상시험입니다. 이미 스타틴을 복용 중인 고심혈관 위험 환자 8,179명을 대상으로, EPA 단독 제제 아이코사펜트에틸 4g/일 투여군과 위약군을 비교하였습니다. 일차 종료점(primary endpoint)인 주요 심혈관 사건(MACE, major adverse cardiovascular event) 발생률에서 위험비(HR, hazard ratio) 0.75가 확인되었습니다[5]. 이는 스타틴에 EPA 4g/일을 추가함으로써 추가적인 25%의 심혈관 사건 감소가 이루어진 것을 의미합니다. 심혈관 사망 HR은 0.80이었습니다. 이미 최적 용량의 스타틴을 복용하는 환자에서도 오메가3 고용량 추가가 의미 있는 이점을 제공한다는 사실은 임상적으로 중요한 함의를 가집니다.
Khan 등의 메타분석 역시 이를 뒷받침합니다. 149,051명, 38개 무작위 대조 시험을 분석한 결과, 심혈관 사망 RR 0.93, 비치명적 심근경색 RR 0.87, 주요 심혈관 복합 사건(MACE) RR 0.95가 보고되었습니다[2]. 이 결과는 단독 수치보다 용량 및 제제 특성에 따라 효과 크기가 달라진다는 점을 고려할 때 의미가 있습니다.
고용량 오메가3 복용 시 심방세동(atrial fibrillation, AF) 위험 증가는 반드시 고려해야 할 사안입니다. Khan 등의 메타분석에서 심방세동 상대 위험도는 RR 1.26으로, 특히 고용량 투여군에서 심방세동 입원 위험이 통계적으로 유의미하게 증가하였습니다[2]. REDUCE-IT 시험에서도 심방세동 입원율이 오메가3 투여군에서 3.1%, 위약군에서 2.1%로 확인되었습니다[5]. 이 차이는 절대적 위험도 증가는 작지만 통계적으로 유의미합니다. 심방세동 과거력이 있거나 관련 위험인자를 보유한 경우, 고용량 오메가3 복용 전 반드시 의료진과 상담이 필요합니다.
항응고제(anticoagulant)나 항혈소판제(antiplatelet agent)와의 병용도 주의를 요합니다. 오메가3는 혈소판 응집(platelet aggregation)을 억제하는 특성이 있어, 혈액 희석 효과가 있는 약물과 함께 복용할 경우 출혈 위험이 증가할 수 있습니다. 또한 피브레이트(fibrate) 계열 약물과의 병용은 중성지방 저하에서 상가적 효과를 보일 수 있으나, 이 역시 의료진의 모니터링 하에 진행하는 것이 안전합니다. 고용량 오메가3를 복용 중 소화 불량, 어패류 트림 등의 위장관 증상이 나타날 경우, 식사와 함께 복용하거나 냉동 보관된 제품을 사용하면 증상 완화에 도움이 될 수 있습니다.
오메가3 보충제의 제형(formulation) 차이도 고려할 사항입니다. 에틸에스터(ethyl ester) 형태와 재에스테르화 트리글리세리드(re-esterified triglyceride) 형태는 흡수율에서 차이를 보이며, 처방 의약품으로 사용되는 아이코사펜트에틸은 96% 이상의 EPA 순도를 갖습니다. 동일한 총 오메가3 함량이라도 제형과 순도에 따라 체내 흡수 효율이 달라질 수 있습니다. 시중 보충제와 처방 의약품의 차이는 단순 용량의 문제가 아니라, 순도와 제형 품질의 차이이기도 합니다.

오메가3 복용 여부와 용량을 결정하기 전에, 현재의 지질 수치(lipid profile)를 확인하는 것이 출발점입니다. 특히 공복 중성지방 수치가 혈중 오메가3 보충의 필요성을 평가하는 중요한 기준이 됩니다. 중성지방이 정상 범위(150mg/dL 미만)에 있는 경우, 고용량 오메가3의 효과 크기는 상대적으로 작아집니다. 반면 중성지방이 500mg/dL 이상인 고중성지방혈증(severe hypertriglyceridemia)에서는 처방 등급 오메가3의 임상적 의미가 가장 두드러집니다.
심혈관 위험도 평가 역시 병행되어야 합니다. REDUCE-IT 연구에서 확인된 EPA의 효과는 이미 확립된 심혈관 질환(established cardiovascular disease) 또는 당뇨병을 동반한 고위험군에서 도출된 결과입니다[5]. 즉 일반 건강 성인에서 동일한 수준의 심혈관 사건 감소를 기대하는 것은 근거 범위를 벗어납니다. 현재의 지질 수치, 심혈관 위험인자 수, 기존 약물 복용 여부를 종합적으로 고려해야 적절한 용량 설정이 가능합니다.
복용 기간과 모니터링도 중요한 요소입니다. 오메가3의 중성지방 저하 효과는 보통 4~8주 이상 꾸준히 복용했을 때 나타나기 시작합니다. 임상시험에서는 대부분 12주 이상의 복용 기간을 설정하였습니다. 따라서 단기간의 복용으로 효과를 판단하는 것은 적절하지 않습니다. 고용량 복용을 시작한 경우, 2~3개월 후 지질 수치와 심방세동 여부를 포함한 추적 검사를 통해 효과와 안전성을 평가하는 것이 권고됩니다.
산화 안정성(oxidative stability)도 제품 선택 시 고려해야 할 요소입니다. 오메가3 지방산은 불포화 결합이 많아 산화에 취약합니다. 산화된 오메가3 제품은 효능이 저하될 뿐 아니라 산화 스트레스를 유발할 수 있다는 우려가 제기되어 있습니다. 제품의 제조일자, 산화 지표(과산화물가, TOTOX 값) 기준 충족 여부를 확인하는 것이 좋습니다. 개봉 후에는 냉장 또는 냉동 보관하여 산화를 최소화하는 것이 좋습니다.
Q. 오메가3 하루 1g짜리 제품은 효과가 없는 것인가요?
하루 1g 미만 용량에서는 중성지방 감소 효과가 불명확하다는 것이 현재 임상 연구의 결론입니다[1]. 이는 '측정 가능한 임상 효과'가 불분명하다는 의미이며, 일반 건강 보조 목적으로의 섭취가 완전히 무의미하다는 주장과는 다릅니다. 중성지방 저하나 심혈관 사건 예방이라는 명확한 임상 목표가 있다면, 하루 2g 이상의 용량이 필요하다는 것이 현재 근거의 핵심입니다. 목표를 먼저 정하고 그에 맞는 용량을 선택하는 접근이 합리적입니다.
Q. EPA 함량이 높은 제품과 DHA 함량이 높은 제품 중 어느 것이 더 좋은가요?
목적에 따라 다릅니다. 중성지방 감소가 주된 관심사라면 DHA 비율이 높은 제품이 다소 유리하고, 심혈관 사건 예방과 LDL 상승 회피를 원한다면 EPA 비율이 높은 제품이 임상 근거상 더 적합합니다[3][4]. 이 두 목표가 동시에 있는 경우에는 복용 중인 약물과의 상호작용을 고려하여 의료진과 구체적인 제품 선택을 논의하는 것이 바람직합니다.
Q. 오메가3 4g/일은 일반 보충제로도 가능한가요?
용량 측면에서는 시중 보충제를 다량 복용하여 4g에 도달하는 것이 불가능하지는 않습니다. 그러나 처방 등급 제제는 EPA 또는 EPA+DHA의 순도와 제형이 엄격하게 관리됩니다. REDUCE-IT에서 사용된 아이코사펜트에틸은 EPA 순도 96% 이상의 처방 의약품이었습니다[5]. 중성지방 저하 또는 고위험 심혈관 관리를 목적으로 고용량 오메가3를 고려하는 경우, 의료진의 처방 및 모니터링 하에 진행하는 것이 안전하고 효과적입니다.
Q. 스타틴과 오메가3를 함께 복용하면 어떤 효과가 있나요?
REDUCE-IT 임상시험은 스타틴을 이미 복용 중인 환자에서 EPA 4g/일을 추가하였을 때 25%의 추가적 심혈관 사건 감소를 확인하였습니다[5]. 즉 두 성분의 효과는 독립적이며, 병용 시 심혈관 보호 측면에서 상가적 이익이 나타날 수 있습니다. 다만 이 결과는 특정 고위험 환자군에서 도출된 것이므로, 일반 집단에 동일하게 적용하는 것에는 주의가 필요합니다. 병용 여부는 개인의 심혈관 위험 수준과 현재 치료 상태에 따라 의료진이 판단하는 것이 원칙입니다.
Q. 오메가3를 고용량으로 복용할 때 주의해야 할 부작용은 무엇인가요?
가장 중요한 부작용은 심방세동 위험 증가입니다. 고용량 오메가3 투여군에서 심방세동 상대 위험도가 RR 1.26으로 보고되었습니다[2]. 위장관 증상(소화불량, 어패류 트림 등)도 흔히 나타납니다. 항응고제나 항혈소판제와의 병용은 출혈 위험을 높일 수 있습니다. 따라서 기저 심장질환이 있거나 혈액 희석 약물을 복용 중인 경우, 고용량 복용 전 반드시 의료진과 상담을 통해 안전성을 확인해야 합니다.
[1] Wang T et al., "Association Between Omega-3 Fatty Acid Intake and Dyslipidemia: A Continuous Dose-Response Meta-Analysis of RCTs," Journal of the American Heart Association, 2023. DOI: 10.1161/JAHA.123.029512
[2] Khan SU et al., "Effect of omega-3 fatty acids on cardiovascular outcomes: systematic review and meta-analysis," EClinicalMedicine, 2021. DOI: 10.1016/j.eclinm.2021.100997
[3] Choi GY, Calder PC., "Differential effects of EPA and DHA on cardiovascular risk factors: updated systematic review of RCTs," Frontiers in Nutrition, 2024. DOI: 10.3389/fnut.2024.1423228
[4] Skulas-Ray AC et al., "Omega-3 Fatty Acids for Hypertriglyceridemia: AHA Science Advisory," Circulation, 2019. DOI: 10.1161/CIR.0000000000000709
[5] Bhatt DL et al., "Cardiovascular Risk Reduction with Icosapent Ethyl for Hypertriglyceridemia (REDUCE-IT)," New England Journal of Medicine, 2019. DOI: 10.1056/NEJMoa1812792
[6] Bernasconi AA et al., "Effect of Omega-3 Dosage on Cardiovascular Outcomes: Updated Meta-Analysis," Mayo Clinic Proceedings, 2021. DOI: 10.1016/j.mayocp.2020.08.034
[7] Abdelhamid AS et al., "Omega-3 fatty acids for the primary and secondary prevention of cardiovascular disease," Cochrane Database of Systematic Reviews, 2020. DOI: 10.1002/14651858.CD003177.pub5
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.