
갑상선암(thyroid cancer)은 최근 20~30대 젊은 층에서 빠르게 늘고 있는 암종 중 하나입니다. 전 세계 역학 데이터를 분석한 최신 연구들은 40세 미만에서의 발생률 증가가 단순한 검진 확대만으로 설명되지 않는다는 점을 지적하고 있습니다. 이 글에서는 젊은층 갑상선암의 역학적 현황과 원인, 한국의 진단 기준 변화, 그리고 현재 진행 중인 과잉 진단 논란과 적극적 감시(active surveillance) 전략의 임상적 의미를 차례로 살펴봅니다.
40세 미만 갑상선암은 전 세계적으로 증가 추세에 있습니다. 미국과 캐나다의 암 등록 데이터를 분석한 코호트 연구에 따르면, 40세 미만 집단에서 갑상선암 발생률이 20년간 약 137% 증가했으며, 유두암(papillary thyroid carcinoma)의 연평균 발생률 변화(AAPC, Annual Average Percent Change)는 5.50(95% CI 5.06~5.94)에 달했습니다 [1]. 특히 35~39세 집단의 AAPC는 5.99로, 청소년·소아 연령대보다 더 가파른 증가세를 보였습니다 [1]. 이러한 수치는 20대 후반에서 30대에 걸친 집단이 갑상선암 조기 발견과 임상 관리에서 점차 중요한 위치를 차지하게 되고 있음을 시사합니다.
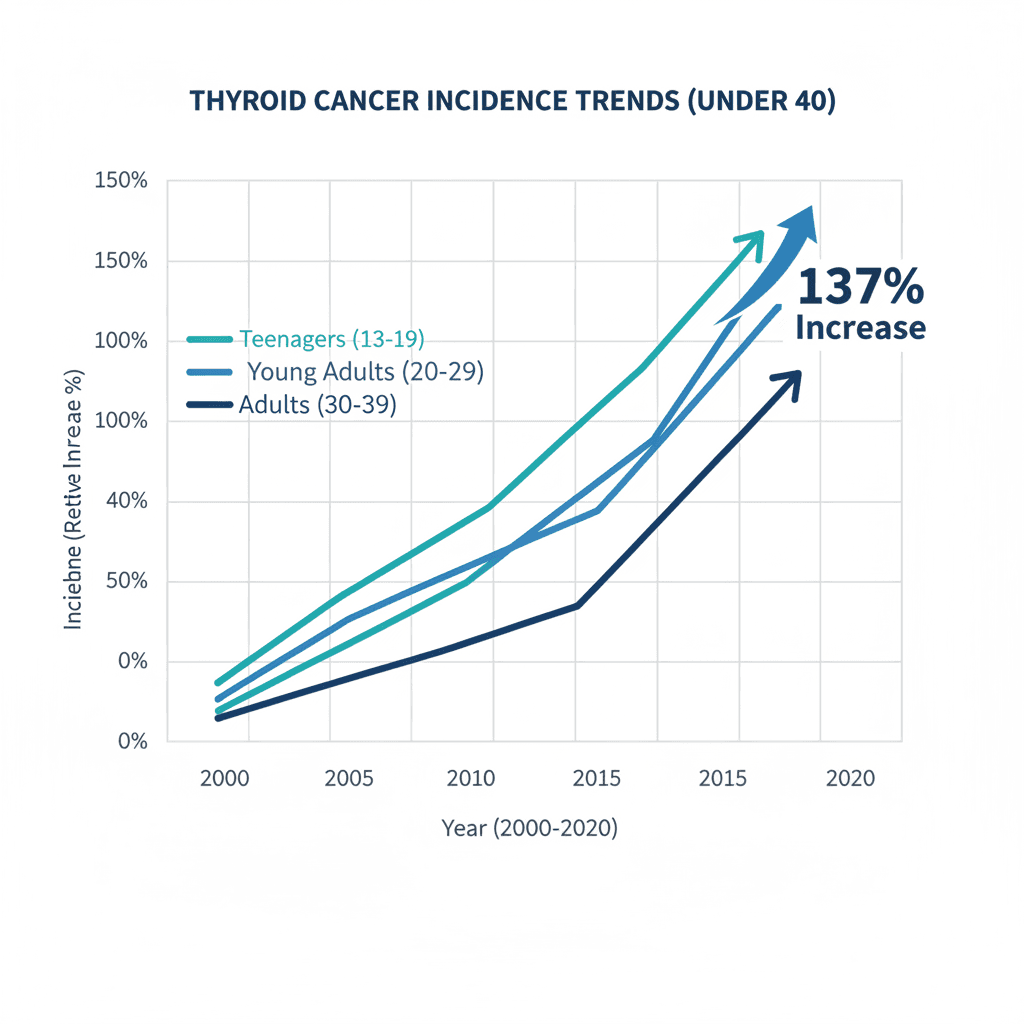
전 세계 규모에서도 상황은 유사합니다. GLOBOCAN 2022 데이터를 활용한 메타 역학 분석 결과, 조기 발병(early-onset) 갑상선암은 40세 미만 암 발생 순위에서 전 세계 2위를 기록했으며, 인간개발지수(HDI, Human Development Index)와의 상관계수는 r=0.69로 나타났습니다 [2]. 쉽게 말해, 경제적으로 발전한 고소득 국가일수록 젊은층 갑상선암 발생률이 높은 경향이 있다고 볼 수 있습니다. 같은 연구에서 조기 발병 갑상선암의 발생률 증가율은 남성 9.88%, 여성 9.28%로 집계되었으며 [2], 성별 격차가 여전히 존재하지만 남성에서도 증가폭이 상당하다는 점이 확인되었습니다.
한국은 이 문제에서 가장 중요한 사례 국가로 자주 언급됩니다. 국내 데이터에 따르면 갑상선암 여성 발생률은 46.7/100,000명 수준으로 동아시아에서 최고치를 기록한 바 있으며 [4], 2012년에는 발생률이 91.9/100,000명으로 정점에 도달했습니다 [5]. 이후 과잉 진단에 대한 사회적 인식이 확산되면서 발생률은 2015년 50.6/100,000명으로 감소했지만, 같은 시기부터 갑상선암 특이 사망률은 2.70/1,000 인년(person-year)으로 오히려 증가하는 역설적 현상이 관찰되었습니다 [5]. 이 현상은 무증상 미세암의 발견과 실제 임상적으로 문제가 되는 갑상선암을 구분하는 일이 얼마나 중요한지를 보여줍니다.
젊은층 갑상선암의 원인은 단일하지 않으며, 현재 여러 가설이 복합적으로 논의되고 있습니다. 분자생물학적 측면에서는 BRAF V600E 변이가 유두암 환자의 약 45%에서 확인되며, 이 변이는 종양의 공격적 특성 및 재발과 연관된 것으로 알려져 있습니다. 환경적 요인으로는 소아·청소년기 방사선 노출이 위험 요인으로 지목되며, 비만의 경우 갑상선암 위험비를 1.37배 높이는 것으로 보고되어 있습니다. 여성에서 갑상선암 발생률이 남성보다 3~4배 높은 현상은 여성 호르몬의 역할을 시사하며, 요오드 섭취 수준 역시 발병 환경에 관여하는 요인으로 연구되고 있습니다. 갑상선암이 발생하기 이전 단계에서부터 면역학적 이상이 관찰되는 사례도 있어, 자가면역 기저 질환과의 연관성도 연구 주제로 다루어지고 있습니다. 다만 이러한 원인들이 복합적으로 어떻게 상호작용하는지에 대해서는 아직 충분한 연구가 이루어지지 않은 상태입니다.
현재 전 세계 연구자들은 갑상선암 발생률 증가의 상당 부분이 초음파 검진 확대에 따른 발견 효과(detection effect)로 설명된다는 데 동의합니다. 그러나 동시에, 실제 환경 노출 변화와 생활 습관 변화가 내재 발생률(underlying incidence)에도 영향을 미쳤을 가능성이 완전히 배제되지는 않습니다. GLOBOCAN 분석에서는 향후 몇 십 년간 조기 발병 갑상선암이 계속 증가할 것으로 전망하며, 특히 HDI 수준이 빠르게 높아지는 국가들에서의 모니터링이 중요하다고 지적합니다 [2]. 또한 같은 연구는 현재 갑상선암 환자의 약 99%가 과잉 진단 가능성을 가진 저위험 형태일 수 있다고 추산하며, 이는 향후 진단 및 치료 전략 수립에 중요한 함의를 지닙니다 [2].
갑상선 결절(thyroid nodule)이 발견되었을 때 악성 여부를 판단하는 데 가장 먼저 활용되는 도구는 초음파 위험도 분류 체계입니다. 성인의 상당수에서 갑상선 결절은 우연히 발견되며, 이 중 실제 임상적으로 의미 있는 악성 결절은 일부에 불과합니다. 한국갑상선방사선학회가 제정한 K-TIRADS(Korean Thyroid Imaging Reporting and Data System)는 2016년 초판 이후 2021년 개정판이 발표되었으며, 불필요한 세침흡인생검(fine needle aspiration biopsy, FNAB)을 줄이는 방향으로 기준이 조정되었습니다.

K-TIRADS를 포함한 초음파 기반 위험 분류 체계들의 진단 성능을 분석한 체계적 문헌 고찰 및 메타 분석 결과, 2021년 개정 K-TIRADS의 민감도는 76%(95% CI 74~79%), 특이도는 50%로 나타났으며, 불필요한 생검 비율은 50%까지 낮아진 것으로 확인되었습니다 [7]. 이는 이전 기준과 비교했을 때 임상적으로 의미 있는 개선으로 평가됩니다. 물론 특이도 50%는 여전히 낮은 수준이며, 거짓 양성 판정으로 불필요한 생검이 시행되는 사례가 잔존하고 있다는 한계도 함께 인식해야 합니다 [7].
저위험 유두암의 진단 기준은 크게 세 가지 조건으로 정리됩니다. 종양의 최대 직경이 1cm 이하이고, 림프절 또는 원격 전이가 없으며, 갑상선 피막 외 침범(extrathyroidal extension)이 없는 경우가 이에 해당합니다. 이 기준을 충족하는 경우 즉각적인 수술 대신 6개월 간격의 초음파 추적 관찰이 임상적 대안으로 논의되고 있습니다. 이와 같은 저위험군 분류 기준은 국내외 임상 지침에서 점차 체계화되고 있으며, 한국갑상선학회 역시 저위험 갑상선 미세암에 대한 감시 프로토콜을 명시하고 있습니다.
초음파 소견 외에도 세침흡인생검을 통한 세포 검사는 결절의 악성 여부를 판단하는 핵심 수단입니다. 국제적으로는 베데스다 시스템(Bethesda System for Reporting Thyroid Cytopathology)이 활용되며, 검사 결과를 6개 범주로 분류해 추가 처치 여부를 안내합니다. 한국에서는 K-TIRADS와 베데스다 시스템을 함께 적용하는 방식이 일반화되어 있으며, 두 결과를 종합해 수술, 추가 생검, 또는 추적 관찰 여부를 결정합니다. 특히 베데스다 범주 III(비정형 세포 또는 불확정 소견)에 해당하는 경우 반복 생검 또는 분자유전학적 검사를 추가로 고려할 수 있으며, 이 과정에서 환자와의 충분한 소통이 전제되어야 합니다.
한국의 갑상선암 진단 역사는 검진 정책이 암 발생률 통계에 얼마나 큰 영향을 미치는지를 보여주는 대표 사례입니다. 1993년 대비 진단율이 15배 증가하는 동안 갑상선암 사망률은 안정적으로 유지되었으며, 과잉 진단 문제가 공론화된 이후 갑상선 수술 건수는 약 35% 감소했습니다 [8]. 이 변화는 국제 의학계에서도 주목받았으며, 진단 기술의 발전이 반드시 임상적 이익으로 직결되는 것은 아니라는 점을 다시금 상기시킵니다 [8].
30대 직장인 A씨는 건강검진에서 0.7cm 크기의 갑상선 결절이 발견되었고, K-TIRADS 분류 결과 저위험군으로 판정되었습니다. 담당 의료진은 즉시 수술 대신 6개월 간격의 초음파 추적 관찰을 권고했으며, A씨는 현재 2년째 크기 변화 없이 안정적인 상태를 유지하고 있습니다. 이처럼 진단 기준의 변화는 개별 환자의 임상 결정에 직접적인 영향을 미치며, 불필요한 수술을 줄이는 방향으로 작용합니다.
갑상선암 과잉 진단(overdiagnosis) 문제는 현재 전 세계 내분비학 및 종양학 분야에서 가장 활발하게 논의되는 주제 중 하나입니다. 과잉 진단이란 해당 종양이 평생 임상적 증상을 일으키지 않았을 것이지만 검진을 통해 발견되어 치료로 이어진 경우를 가리킵니다. 63개국 데이터를 분석한 인구 기반 연구에 따르면, 전 세계 갑상선암의 약 75.6%가 과잉 진단된 것으로 추정되며, 한국과 중국, 키프로스의 여성 집단에서는 그 비율이 85%를 넘는 것으로 보고되었습니다 [3]. 중국, 일본, 한국 3개국을 대상으로 한 별도 연구에서는 한국 남성의 과잉 진단 비율이 90.3%, 여성은 94.9%에 달하는 것으로 분석되었습니다 [4].
이러한 수치가 주목받는 이유는 수술 후 합병증 문제와 직결되기 때문입니다. 갑상선 전절제술(total thyroidectomy) 이후 발생할 수 있는 저칼슘혈증, 되돌이 후두 신경 손상 등의 합병증은 삶의 질에 상당한 영향을 미칩니다. 특히 갑상선 기능 저하증(hypothyroidism)으로 인해 평생 갑상선 호르몬 대체 요법이 필요한 경우, 젊은 환자일수록 그 기간과 누적 부담이 크게 됩니다. 임상 연구들은 과잉 진단에 따른 불필요한 수술이 이러한 합병증 부담을 증가시키는 주요 원인임을 지적합니다.
이에 대한 대안으로 부상한 것이 적극적 감시 전략입니다. 저위험 유두 갑상선 미세암(papillary thyroid microcarcinoma, PTMC) 환자 9,397명을 포함한 체계적 문헌 고찰 및 메타 분석 결과, 적극적 감시 중 종양 진행률은 14.53%, 지연 수술 전환률은 14.91%였으며, 갑상선암으로 인한 사망은 0건으로 보고되었습니다 [6]. 즉, 즉시 수술을 선택하지 않고 면밀한 추적 관찰을 유지하더라도 생존율에는 유의미한 영향이 없다는 근거가 꾸준히 축적되고 있습니다. 이 데이터는 저위험 갑상선 미세암을 보존적으로 관리하는 임상 접근의 타당성을 지지합니다.
다만 적극적 감시가 모든 환자에게 적합한 것은 아닙니다. 종양 크기가 1cm를 초과하거나, 기관 또는 주요 혈관 주변부에 인접해 있거나, 림프절 전이가 확인된 경우에는 적극적 감시보다 수술적 치료가 우선적으로 고려됩니다. 또한 적극적 감시를 선택한 이후 지연 수술로 전환할 때, 즉각 수술에 비해 합병증 발생률이 높아질 수 있다는 점도 의사 결정 시 함께 고려해야 합니다 [6]. 환자의 심리적 상태, 직업적 특성, 추적 관찰 접근성도 임상적 판단에 영향을 미칩니다.
과잉 진단 논란은 동시에 진단 자체를 기피하도록 유도해서는 안 된다는 점도 분명히 합니다. 크기가 크거나 고위험 소견이 동반된 갑상선암은 적시에 치료하지 않으면 전이와 재발 위험이 높아집니다. 2015년 이후 한국에서 갑상선 수술이 줄어드는 사이 갑상선암 특이 사망률이 증가한 현상 [5]은, 검진 및 치료 결정에서 균형 있는 접근이 필요하다는 것을 보여주는 중요한 근거입니다. 의료진과 환자 모두 과잉 진단의 가능성과 실제 위험 암의 존재를 동시에 인식하는 것이 중요합니다. 저위험과 고위험 갑상선암을 정확하게 구분하는 생물표지자(biomarker) 연구가 현재 활발히 진행되고 있으며, 분자유전학적 분류 도구의 임상 도입이 이 균형을 개선하는 데 기여할 것으로 기대됩니다.
20대 대학원생 B씨는 초음파에서 8mm 크기의 갑상선 미세암이 확인되었지만, 전이나 피막 외 침범 소견이 없어 적극적 감시를 선택했습니다. 의료진의 안내 아래 6개월마다 초음파를 시행하고 있으며, 1년 6개월이 경과한 현재까지 종양 크기 변화는 관찰되지 않고 있습니다. 이처럼 환자와 의료진 간의 충분한 정보 공유를 바탕으로 한 개별화된 의사 결정이 임상적으로 중요합니다. 갑상선 관련 자가면역 질환에 관심이 있다면 하시모토 갑상선염의 임상 이해도 함께 살펴보시면 도움이 됩니다.
Q. 젊은층에서 갑상선암이 증가하는 가장 주된 이유는 무엇입니까?
40세 미만 갑상선암 증가는 초음파 검진의 확대와 무증상 미세암 발견이 주된 원인으로 지목됩니다. 그러나 GLOBOCAN 2022 데이터 분석에서 인간개발지수와의 상관관계(r=0.69)가 확인된 만큼, 비만, 식이 요인, 환경적 노출 등의 복합 요인도 작용하는 것으로 분석됩니다 [2]. 단일 원인보다는 여러 위험 요인이 겹치는 구조로 이해하는 것이 현재 학계의 주된 관점입니다.
Q. K-TIRADS란 무엇이며, 일반 초음파 검사에서 어떻게 활용됩니까?
K-TIRADS는 한국갑상선방사선학회가 개발한 갑상선 결절 초음파 위험도 분류 체계입니다. 결절의 에코 특성, 경계, 석회화 여부 등을 기준으로 1~5 등급으로 분류하며, 등급에 따라 생검 여부를 결정하는 데 활용됩니다. 2021년 개정판은 불필요한 생검을 줄이는 방향으로 기준이 조정되어, 민감도 76%, 특이도 50%의 성능을 보입니다 [7].
Q. 갑상선 미세암을 수술하지 않고 지켜보는 것이 안전합니까?
저위험 갑상선 미세암(최대 직경 1cm 이하, 전이 없음, 피막 외 침범 없음)의 경우, 9,397명을 분석한 메타 분석에서 적극적 감시 중 갑상선암 사망은 0건으로 보고되었습니다 [6]. 다만 추적 관찰 중 종양이 진행하거나 환자가 심리적 불안을 호소하는 경우 수술로 전환할 수 있으며, 이 전환 비율은 약 14.91%였습니다. 모든 결정은 담당 의료진과의 충분한 상담을 통해 이루어져야 합니다.
Q. 한국의 갑상선암 과잉 진단 논란은 어떻게 전개되었습니까?
2014년 뉴잉글랜드 의학저널(New England Journal of Medicine)에 발표된 연구는 한국의 갑상선암 진단율이 1993년 대비 15배 증가한 반면 사망률은 변화가 없었다는 점을 국제 학계에 알렸습니다 [8]. 이 보고 이후 한국에서는 갑상선 초음파 검진에 대한 재평가가 이루어졌고, 갑상선 수술 건수가 약 35% 감소했습니다 [8]. 이후 국제 연구들도 전 세계 75.6% 과잉 진단 추정치를 제시하며 이 논의를 이어가고 있습니다 [3].
[1] Gao MZ et al., "Thyroid Cancer Incidence and Trends in United States and Canadian Pediatric, Adolescent, and Young Adults," Cancers (Basel), 2025. DOI: 10.3390/cancers17091429
[2] Jin Q et al., "Global landscape of early-onset thyroid cancer: current burden, temporal trend and future projections on the basis of GLOBOCAN 2022," Journal of Global Health, 2025. DOI: 10.7189/jogh.15.04113
[3] Li M et al., "Evolving epidemiological patterns of thyroid cancer and estimates of overdiagnosis in 2013-17 in 63 countries worldwide: a population-based study," Lancet Diabetes & Endocrinology, 2024. DOI: 10.1016/S2213-8587(24)00223-7
[4] Lin Y & Wu Y, "Trends in incidence and overdiagnosis of thyroid cancer in China, Japan, and South Korea," Cancer Science, 2023. DOI: 10.1111/cas.15909
[5] Kim KJ et al., "Thyroid cancer-specific mortality during 2005-2018 in Korea, aftermath of the overdiagnosis issue," International Journal of Surgery, 2024. DOI: 10.1097/JS9.0000000000001767
[6] Nguyen VC et al., "Outcomes and effectiveness of active surveillance for low-risk papillary thyroid carcinoma: a systematic review and meta-analysis," European Archives of Otorhinolaryngology, 2025. DOI: 10.1007/s00405-024-09141-7
[7] Joo L et al., "Diagnostic Performance of Ultrasound-Based Risk Stratification Systems for Thyroid Nodules: A Systematic Review and Meta-Analysis," Endocrinology and Metabolism (Seoul), 2023. DOI: 10.3803/EnM.2023.1670
[8] Ahn HS, Kim HJ, Welch HG, "Korea's Thyroid-Cancer Epidemic: Screening and Overdiagnosis," New England Journal of Medicine, 2014. DOI: 10.1056/NEJMp1409841
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.