
건강검진 결과지에서 페리틴(ferritin) 항목을 확인한 뒤, "정상 범위"라는 문구에 안심하는 경우가 많습니다. 그런데 같은 수치를 두고 국제 기관마다 판단이 달라질 수 있다는 사실은 잘 알려져 있지 않습니다. 페리틴 수치 해석은 단순히 숫자 하나를 기준선과 비교하는 문제가 아닙니다. 어떤 가이드라인을 적용하느냐에 따라 '정상'과 '철결핍'의 경계가 달라지는 복잡한 영역입니다.

페리틴은 체내 철분 저장량을 반영하는 혈액 지표입니다. 간, 비장, 골수 등에 저장된 철분의 양과 비례하여 혈중 농도가 변합니다. 철분이 부족해지면 저장 철이 먼저 소모되므로, 페리틴 수치가 혈색소보다 일찍 떨어집니다. 이 때문에 철결핍(iron deficiency)을 조기에 발견하는 데 핵심적인 역할을 합니다.
문제는 "얼마 이하면 철결핍인가"에 대해 국제 기관들의 답이 일치하지 않는다는 점입니다. 세계보건기구(WHO)는 2020년 가이드라인에서 성인 페리틴 15 ng/mL 미만을 철결핍 기준으로 제시하였습니다[3]. 이 수치는 역학 조사와 인구 집단 수준의 철 상태 평가를 위해 설정된 것으로, 전 세계 공중보건 정책의 기준으로 널리 사용됩니다. 5세 미만 아동에서는 12 ng/mL 미만이 기준입니다.
반면, 미국혈액학회(ASH, American Society of Hematology)는 임산부에서 페리틴 30 ng/mL 미만이면 철결핍을 의심해야 한다고 권고하였습니다[7]. ASH의 기준은 개별 환자의 임상 진단에 초점을 맞추고 있어, WHO보다 두 배 높은 절단값을 적용합니다. 두 기관의 기준이 다른 이유는 목적이 다르기 때문입니다. WHO는 인구 집단에서 철결핍 유병률을 추정하려는 것이고, ASH는 개별 환자에서 조기 진단을 놓치지 않으려는 것입니다.
이 논쟁에 가장 체계적인 근거를 제시한 것은 2021년 코크란 체계적 문헌고찰(Cochrane systematic review)입니다. 72개 연구, 6,059명의 데이터를 종합 분석한 결과, 페리틴 30 ng/mL을 기준으로 할 때 철결핍 진단의 민감도(sensitivity)는 79%, 특이도(specificity)는 98%에 달하는 것으로 나타났습니다[4]. 민감도 79%는 실제 철결핍 환자 10명 중 약 8명을 정확히 잡아낸다는 의미입니다. 특이도 98%는 철분이 충분한 사람을 철결핍으로 잘못 분류할 확률이 2%에 불과하다는 뜻입니다.
기준값 차이가 현실에서 어떤 결과를 만드는지 보여주는 대규모 데이터도 있습니다. 25만 명 이상의 1차 의료 환자를 분석한 2024년 코호트 연구(cohort study)에 따르면, 페리틴 기준값을 15 ng/mL에서 30 ng/mL로 올리면 철결핍 진단율이 1,000인년당 10.9건에서 29.9건으로 약 2.7배 증가하였습니다[1]. 기준값을 45 ng/mL로 더 올리면 48.3건까지 치솟아, 15 ng/mL 기준 대비 4.4배에 이릅니다. 같은 환자군이라도 어디에 선을 긋느냐에 따라 진단되는 철결핍의 규모가 크게 달라지는 것입니다.
이러한 차이는 학술적 논쟁에 그치지 않습니다. 페리틴이 16~29 ng/mL 구간에 있는 사람은 WHO 기준으로 '정상'이지만, 코크란 근거와 ASH 기준으로는 철결핍에 해당할 수 있습니다. 병원이나 검진 기관에 따라 결과지에 표시하는 참고 범위가 다를 수 있으므로, 수치 자체뿐 아니라 어떤 기준이 적용되었는지 함께 확인하는 것이 정확한 페리틴 수치 해석의 출발점입니다.
기준값 논쟁만큼이나 중요한 함정이 하나 더 있습니다. 페리틴은 철분 저장 단백질인 동시에 급성기 반응 단백질(acute phase reactant)이기도 합니다. 체내에서 감염이나 염증이 발생하면, 면역 체계가 활성화되면서 페리틴 생산이 증가합니다[5]. 이는 철분 저장량과 무관한 상승이므로, 이때 측정한 페리틴 수치는 실제 철분 상태를 정확히 반영하지 못합니다.
구체적인 기전은 다음과 같습니다. 염증이 발생하면 인터루킨-6(IL-6) 등의 사이토카인(cytokine)이 간세포를 자극하여 페리틴 합성을 촉진합니다. 동시에 헵시딘(hepcidin)이라는 호르몬의 분비도 증가하는데, 헵시딘은 장에서의 철분 흡수와 저장 철의 방출을 억제합니다. 결과적으로 체내 철분이 실제로 부족한 상태에서도 페리틴은 정상이거나 오히려 높게 측정될 수 있습니다. Journal of Autoimmunity에 발표된 리뷰에서는 이 현상을 '진단 사각지대'로 표현하였습니다[5].
이 문제가 특히 심각한 환자군이 있습니다. 류마티스 관절염(rheumatoid arthritis), 만성 신장 질환, 염증성 장질환(inflammatory bowel disease), 간질환 등 만성 염증 상태가 지속되는 환자에서는 페리틴이 구조적으로 상승해 있을 수 있습니다. 이런 상황에서 페리틴만으로 철 상태를 판단하면 실제 철결핍을 놓칠 위험이 발생합니다.
WHO도 이 문제를 명확히 인식하고 있습니다. 2020년 가이드라인에서 페리틴 측정 시 C-반응 단백(CRP, C-reactive protein) 또는 알파-1산 당단백(AGP, alpha-1-acid glycoprotein) 같은 염증 지표를 반드시 함께 확인할 것을 권고하였습니다[3]. CRP가 상승한 상태에서 페리틴이 정상 범위라면, 그 수치만으로 철결핍을 배제하기 어렵다는 의미입니다.
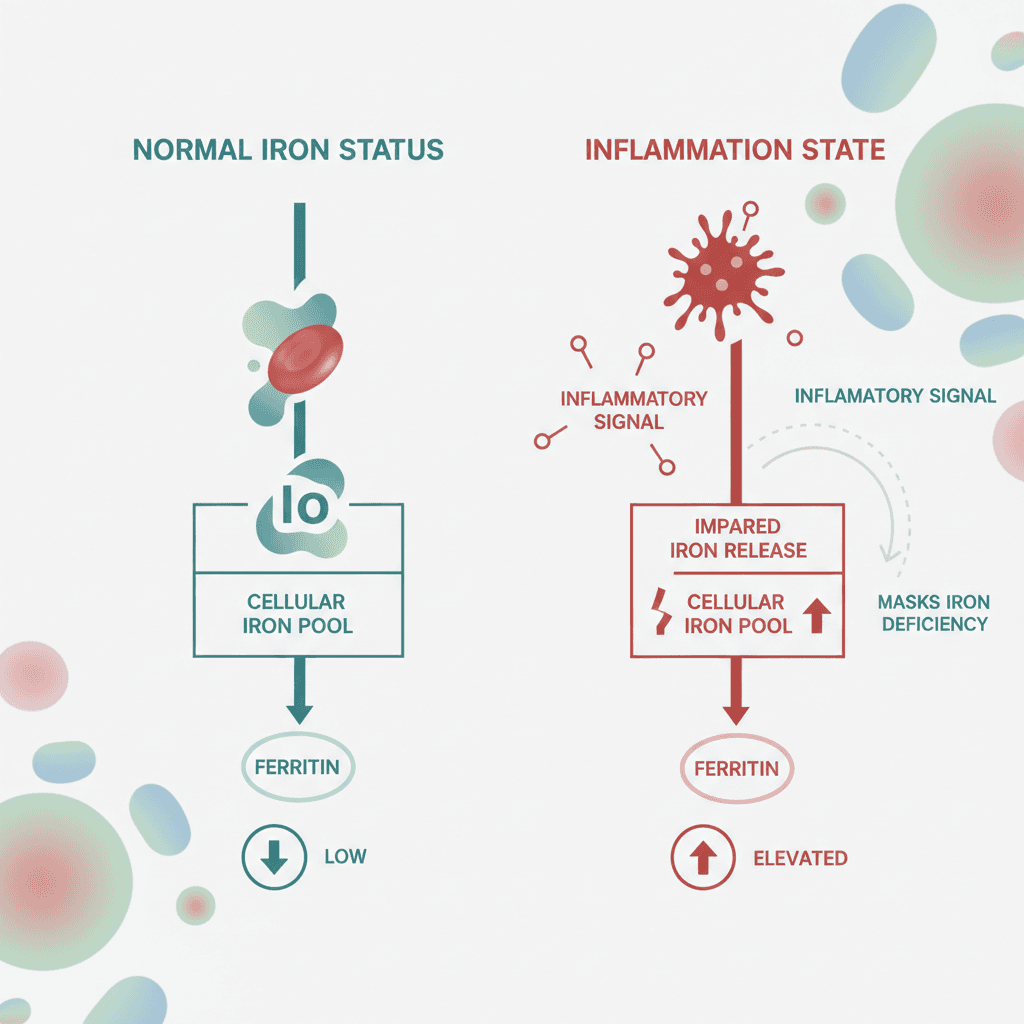
2024년 HemaSphere에 발표된 종합 권고안은 이 문제에 대해 더 구체적인 진단 전략을 제시하였습니다[2]. 이 권고안은 가임기 여성과 만성 염증 질환자에서 철결핍 위험이 특히 높다고 강조하면서, 연령, 성별, 임신 여부에 따라 진단 접근을 달리해야 한다고 밝혔습니다. 페리틴 하나에 의존하지 않고, 트랜스페린 포화도(transferrin saturation, TSAT)를 함께 활용하는 것이 진단 정확도를 높이는 핵심입니다. TSAT가 20% 미만이면 철 공급이 불충분하다는 신호로 해석됩니다.
일상적인 상황에서도 주의가 필요합니다. 감기, 장염, 요로 감염 같은 급성 감염 상태에서 혈액검사를 받으면 페리틴이 일시적으로 상승할 수 있습니다. 이 경우 2~4주 후 염증이 가라앉은 시점에 재검사하는 것이 보다 정확한 결과를 얻는 방법입니다. 건강검진 당일 컨디션이 좋지 않았다면, 페리틴 수치를 곧바로 확정적으로 받아들이기보다 재검 여부를 고려하는 것이 합리적입니다.
철결핍성 빈혈(iron deficiency anemia, IDA)이라는 진단명 때문에, 빈혈이 없으면 철분 상태도 괜찮다고 생각하기 쉽습니다. 그러나 철결핍과 빈혈은 같은 연속선 위에 있는 별개의 단계입니다. 체내 철분 저장량이 감소하면 먼저 페리틴이 떨어집니다. 이후 철분 부족이 심화되어 적혈구 생산에 필요한 철분까지 부족해지면, 그때서야 혈색소(hemoglobin)가 정상 범위 아래로 내려가면서 '빈혈'로 진단됩니다.
문제는 페리틴이 떨어지고 혈색소가 감소하기까지의 기간입니다. 이 구간에서 이미 다양한 증상이 나타날 수 있지만, 혈색소가 정상이므로 빈혈 검사에서는 '이상 없음'으로 판정됩니다. 2025년 JAMA에 발표된 종합 리뷰는 이 점을 분명히 하였습니다. 빈혈이 동반되지 않은 철결핍(iron deficiency without anemia)만으로도 피로, 하지불안증후군(restless legs syndrome), 운동 시 쉽게 지치는 운동 불내성(exercise intolerance) 등의 증상이 나타날 수 있다고 보고하였습니다[6].
이 리뷰가 제시한 유병률 데이터는 철결핍의 규모를 잘 보여줍니다. 전 세계적으로 약 20억 명이 철결핍 상태에 있으며, 미국 성인만 놓고 보아도 14%에서 절대적 철결핍이 확인됩니다[6]. 빈혈까지 진행된 환자보다 빈혈 전 단계의 철결핍 인구가 훨씬 많다는 것이 핵심입니다.
철분 부족 증상은 피로감에 그치지 않습니다. 집중력 저하, 손발이 차가운 느낌, 두통, 어지러움, 이유 없는 짜증이나 우울감도 철결핍과 관련될 수 있습니다. 탈모의 원인을 찾기 위한 혈액검사 항목에서도 페리틴은 반드시 확인하는 지표 중 하나입니다. 모낭 세포는 분열 속도가 빠르기 때문에 철분 공급에 민감하게 반응하며, 페리틴 저하가 확인된 탈모 환자에서 철분 보충 후 증상이 개선된 사례가 보고되어 있습니다.
특히 가임기 여성은 월경으로 인한 규칙적인 철분 손실이 있어 철결핍 고위험군에 해당합니다. 생리량이 많은 경우 매달 상당량의 철분이 소실되지만, 혈색소가 정상 범위를 유지하는 한 검진에서 이상으로 잡히지 않습니다. 갑상선 기능 저하증의 초기 증상으로 알려진 피로감과 무기력이 실은 철결핍에서 비롯된 것일 수 있다는 점도 감별 진단에서 고려할 사항입니다. 두 질환이 겹치는 경우도 드물지 않습니다.
진단을 위해서는 반드시 페리틴 또는 트랜스페린 포화도 검사가 필요합니다[6]. 일반 건강검진에서 혈색소(헤모글로빈)만 확인하고 페리틴을 측정하지 않는 경우, 빈혈 전 단계의 철결핍은 발견되지 않습니다. 원인 모를 피로가 수주 이상 지속된다면, 철 관련 혈액검사(iron panel)를 통해 페리틴, 혈청 철, 총 철결합능(TIBC, total iron-binding capacity), 트랜스페린 포화도를 종합적으로 확인하는 것이 합리적입니다.
임산부의 경우 위험은 한층 더 높아집니다. 임신 중에는 생리적 혈액량 증가와 태아 성장에 따른 철 수요 증가가 동시에 일어납니다. ASH는 임산부에서 페리틴 30 ng/mL 미만이면 철결핍을 의심해야 하며, 경구 철분제로 충분히 교정되지 않을 경우 정맥 철분 투여를 고려할 수 있다고 권고하였습니다[7]. 임신 중 철결핍은 조산이나 저체중아 출산과도 관련이 있어, 적극적인 선별 검사가 필요합니다.
지금까지 살펴본 내용을 종합하면, 페리틴 수치 해석에는 세 가지 핵심 원칙이 있습니다.
첫째, 기준값은 하나가 아닙니다. WHO의 15 ng/mL과 코크란 근거 기반의 30 ng/mL 사이에는 상당한 간극이 존재합니다. 어떤 기준을 적용하느냐에 따라 진단 결과가 완전히 달라질 수 있습니다[1][4]. 검사 결과지에 표시된 참고 범위가 어떤 가이드라인에 근거한 것인지 확인하는 것이 해석의 첫 단계입니다. 15~30 ng/mL 구간에 해당하는 경우, 단순히 '정상'이라고 받아들이기보다 임상 맥락을 함께 고려하는 것이 바람직합니다.
둘째, 페리틴 단독으로는 불완전한 지표입니다. 염증이 있는 상태에서 페리틴은 실제 철분 상태와 동떨어진 수치를 보일 수 있습니다[5]. CRP 등 염증 지표와 트랜스페린 포화도를 함께 확인하는 것이 보다 정확한 해석의 기반이 됩니다[2][3]. 만성 질환이 있거나, 검사 당시 감염 상태였다면 페리틴 수치를 액면 그대로 해석하기 어렵습니다.
셋째, 빈혈이 없어도 철결핍은 존재할 수 있습니다. 헤모글로빈이 정상이라는 이유만으로 철분 상태까지 안심할 수는 없습니다. 지속적인 피로, 집중력 저하, 탈모, 운동 시 쉽게 지치는 증상이 있다면 페리틴 검사를 통해 저장 철 수준을 확인하는 것이 필요합니다[6]. 철결핍은 빈혈의 전 단계이며, 이 시점에서 발견하면 경구 철분 보충으로 비교적 간단하게 교정할 수 있습니다.
혈액검사 결과를 받아 들고 검색을 시작하면, 서로 다른 기준값과 상반된 정보에 혼란을 느끼는 경우가 많습니다. 이 글에서 정리한 기관별 기준 비교와 염증의 영향, 빈혈 없는 철결핍의 개념이 결과지를 읽는 데 도움이 되기를 바랍니다. 다만 수치의 최종 해석과 치료 방향은 개인의 병력, 복용 약물, 동반 질환 등을 종합적으로 고려할 수 있는 의료진과 함께 결정하는 것이 가장 정확합니다.
가능합니다. 감염이나 만성 염증이 있으면 페리틴이 급성기 반응으로 상승하여 실제 철분 부족을 가릴 수 있습니다[5]. CRP 등 염증 지표가 함께 높다면, 페리틴이 정상 범위에 있어도 철결핍 가능성을 배제하기 어렵습니다. 트랜스페린 포화도 등 보조 지표를 함께 확인하는 것이 보다 정확한 판단에 도움이 됩니다.
코크란 체계적 문헌고찰에서 페리틴 30 ng/mL 기준의 민감도는 79%, 특이도는 98%로 보고되었습니다[4]. WHO는 인구 집단 평가 목적으로 15 ng/mL을 제시하고 있으나, 개별 환자의 임상 진단에서는 30 ng/mL이 더 민감한 기준으로 평가됩니다. 적용되는 상황과 목적에 따라 적절한 기준이 달라집니다.
철결핍은 체내 철분 저장량이 감소한 상태를 말합니다. 이 단계에서 페리틴이 먼저 떨어지지만, 혈색소는 아직 정상일 수 있습니다. 철분 부족이 더 진행되어 적혈구 생산에 필요한 철분까지 부족해지면 혈색소가 감소하고, 이때 철결핍성 빈혈로 진단됩니다. 빈혈 없는 철결핍 상태에서도 피로, 집중력 저하 등의 증상이 나타날 수 있습니다[6].
일반적인 건강검진의 기본 혈액검사에는 혈색소(헤모글로빈)가 포함되지만, 페리틴이 별도 항목으로 포함되지 않는 경우가 있습니다. 혈색소가 정상이면 빈혈은 아니지만, 빈혈 전 단계의 철결핍은 확인할 수 없습니다. 원인 불명의 피로나 탈모가 있다면 페리틴 검사를 추가로 요청하는 것이 도움이 됩니다.
페리틴 자체는 식사에 큰 영향을 받지 않지만, 철 관련 혈액검사를 종합적으로 받을 경우 혈청 철(serum iron) 수치가 식사 후 변동될 수 있습니다. 정확한 평가를 위해 8~12시간 공복 후 아침에 채혈하는 것이 일반적으로 선호됩니다.
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.
[1] Jäger L et al., "Ferritin Cutoffs and Diagnosis of Iron Deficiency in Primary Care," JAMA Netw Open, 2024. DOI: 10.1001/jamanetworkopen.2024.25692
[2] Iolascon A et al., "Recommendations for diagnosis, treatment, and prevention of iron deficiency and iron deficiency anemia," HemaSphere, 2024. DOI: 10.1002/hem3.108
[3] World Health Organization, "WHO guideline on use of ferritin concentrations to assess iron status in individuals and populations," WHO, 2020. PMID: 33909381
[4] Garcia-Casal MN et al., "Serum or plasma ferritin concentration as an index of iron deficiency and overload," Cochrane Database Syst Rev, 2021. DOI: 10.1002/14651858.CD011817.pub2
[5] Mahroum N et al., "Ferritin - from iron, through inflammation and autoimmunity, to COVID-19," J Autoimmun, 2022. DOI: 10.1016/j.jaut.2021.102778
[6] Auerbach M et al., "Iron Deficiency in Adults: A Review," JAMA, 2025. DOI: 10.1001/jama.2025.0452
[7] Lewkowitz AK et al., "Identifying and treating iron deficiency anemia in pregnancy," Hematology Am Soc Hematol Educ Program, 2023. DOI: 10.1182/hematology.2023000474