
다낭성난소증후군(PCOS, polycystic ovary syndrome)은 가임기 여성의 5~20%에 영향을 미치는 가장 흔한 내분비 질환 중 하나로, 월경 불규칙, 안드로겐 과잉, 인슐린 저항성이 복합적으로 얽혀 있습니다[6]. 진단을 받은 이후 다낭성난소증후군 치료 시작 시기와 방법, 식단이나 운동의 실제 효과에 대한 명확한 답을 찾기 어려운 경우가 많습니다. 이 글에서는 2023년 국제 근거 기반 가이드라인을 포함한 최신 임상 연구를 바탕으로 진단 기준부터 약물, 생활습관 개입까지 단계적으로 정리합니다.
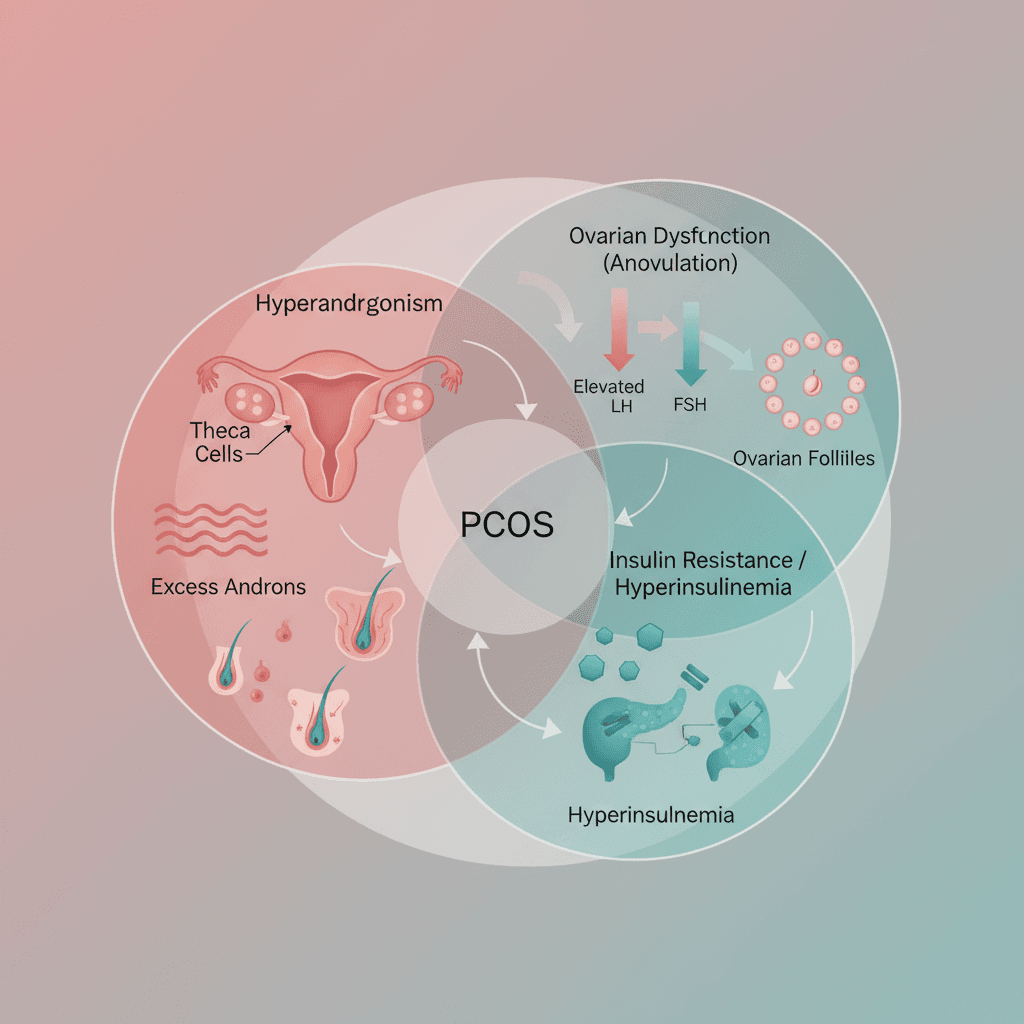
다낭성난소증후군은 단일 원인이 아닌 복합적 내분비 이상으로 발생합니다. 핵심 병인은 세 가지로 정리됩니다. 첫째, 난소 내 난포막세포(theca cell)의 조절 이상으로 인한 과안드로겐혈증(hyperandrogenism), 둘째, 인슐린 저항성(insulin resistance)과 이에 따른 고인슐린혈증(hyperinsulinemia), 셋째, 황체형성호르몬(LH, luteinizing hormone)과 난포자극호르몬(FSH, follicle-stimulating hormone)의 비율 상승으로 인한 생식샘자극호르몬 조절 이상입니다[6]. 주목할 점은 인슐린 저항성이 체중과 무관하게 PCOS 환자의 50~70%에서 나타난다는 것입니다.
인슐린 저항성이 높아지면 췌장에서 보상성으로 인슐린을 과잉 분비합니다. 이 고인슐린혈증은 난소의 안드로겐 생성을 직접 자극하고, 간에서 성호르몬결합글로불린(SHBG, sex hormone-binding globulin) 합성을 억제하여 유리 안드로겐 농도를 더욱 높입니다. 그 결과 난포 성숙이 방해를 받아 무배란이 지속되고, 초음파상 다수의 작은 낭포가 관찰되는 다낭성난소 형태가 나타납니다. 이러한 악순환이 PCOS를 단순한 생식 질환이 아닌 대사 질환으로도 바라봐야 하는 이유입니다.
진단은 로테르담 기준(Rotterdam criteria)에 따라 이루어집니다. 다음 세 가지 중 두 가지 이상이 충족되어야 합니다. 첫째, 희발배란(oligoovulation) 또는 무배란(anovulation), 둘째, 임상적 또는 생화학적 과안드로겐증(clinical or biochemical hyperandrogenism), 셋째, 초음파상 다낭성난소 형태(polycystic ovarian morphology) 또는 항뮬러관호르몬(AMH, anti-Müllerian hormone) 상승입니다[1]. 2023년 국제 근거 기반 가이드라인은 77개 근거 기반 권고안을 제시하며, 성인에서 초음파를 시행하기 어려운 경우 AMH를 초음파 대체 기준으로 활용할 수 있음을 명시하였습니다.
진단 시에는 갑상선 기능저하증, 고프로락틴혈증, 선천성 부신과형성증 등 유사 증상을 보이는 다른 질환을 먼저 배제하는 것이 원칙입니다. 갑상선 기능 이상이 월경 불규칙에 미치는 영향은 생리불순과 갑상선: 호르몬 검사에서 확인할 수 있는 것에서 별도로 다루고 있습니다. 공복 혈당, 인슐린 저항성 지표인 HOMA-IR(homeostatic model assessment of insulin resistance), 지질 패널 검사도 초기 평가 시 함께 시행하는 것이 권고됩니다[1]. PCOS 진단 이후 당뇨병, 이상지질혈증, 대사증후군 위험이 유의하게 높아지므로, 생식 기능 외의 대사적 측면도 함께 관리해야 합니다.
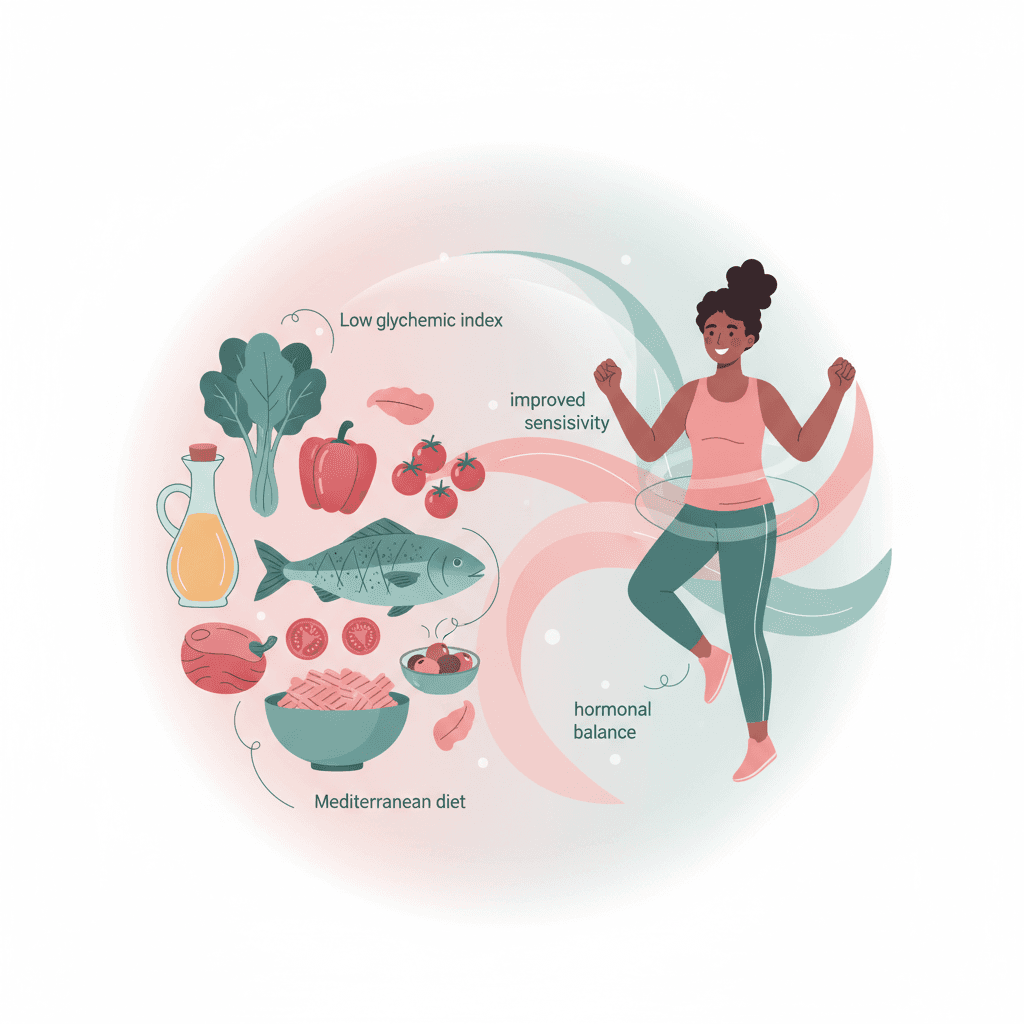
생활습관 개입(lifestyle intervention)은 PCOS 관리의 1차 접근으로 가이드라인이 일관되게 권고하는 전략입니다. 2025년 Nutrients 저널에 발표된 체계적 문헌고찰에서는 498명을 대상으로 한 15개 무작위 대조 임상시험(RCT, randomized controlled trial)을 종합한 코크란(Cochrane) 리뷰 결과를 포함하여, 생활습관 개입이 최소 치료 대비 인슐린 감수성, 호르몬 균형, 대사 지표를 유의하게 개선한다는 결론을 제시하였습니다[5]. 식이 패턴으로는 저혈당지수(GI, glycemic index) 식단과 지중해식 식단(Mediterranean diet)이 특히 효과적인 것으로 나타났습니다.
저혈당지수 식단은 정제 탄수화물 섭취를 줄이고 혈당 상승을 완만하게 유지함으로써 인슐린 과분비를 억제합니다. 지중해식 식단은 올리브유, 채소, 생선, 통곡물 중심의 식이 패턴으로 항염증 효과와 함께 인슐린 감수성 개선에 기여하는 것으로 알려져 있습니다[5]. 두 식이 패턴 모두 특정 식품을 엄격히 금지하기보다는 전반적인 식이 구성의 질을 높이는 방향을 취합니다. 열량 제한이 필요한 경우 하루 500~750 kcal의 결손(deficit)을 권고하며, 체중의 5~10% 감량만으로도 월경 주기와 배란 기능이 개선될 수 있습니다.
운동의 경우, 유산소 운동(aerobic exercise)과 저항 운동(resistance exercise) 모두 인슐린 저항성과 안드로겐 과잉을 개선하는 효과가 확인되었습니다[5]. 일반적으로 권고되는 운동량은 주 150분 이상의 중강도 유산소 운동입니다. 저항 운동은 근육량 증가를 통해 포도당 처리 능력을 높이는 경로로 작용하며, 유산소 운동과 병행하면 시너지 효과를 기대할 수 있습니다. 체중 감량이 주목적이 아니더라도 규칙적인 신체 활동 자체가 호르몬 지표와 삶의 질 개선에 기여한다는 점이 중요합니다.
생활습관 개입의 실제 효과는 체중 감소, 유리안드로겐지수(FAI, free androgen index) 감소, 혈청 테스토스테론 감소, 다모증(hirsutism) 개선 등 다각도에서 확인되었습니다[5]. 약물 치료를 병행하는 경우에도 생활습관 개입은 기반으로 유지되어야 합니다. 이는 PCOS가 근본적으로 생활 방식과 밀접하게 연결된 대사 질환이기 때문입니다.
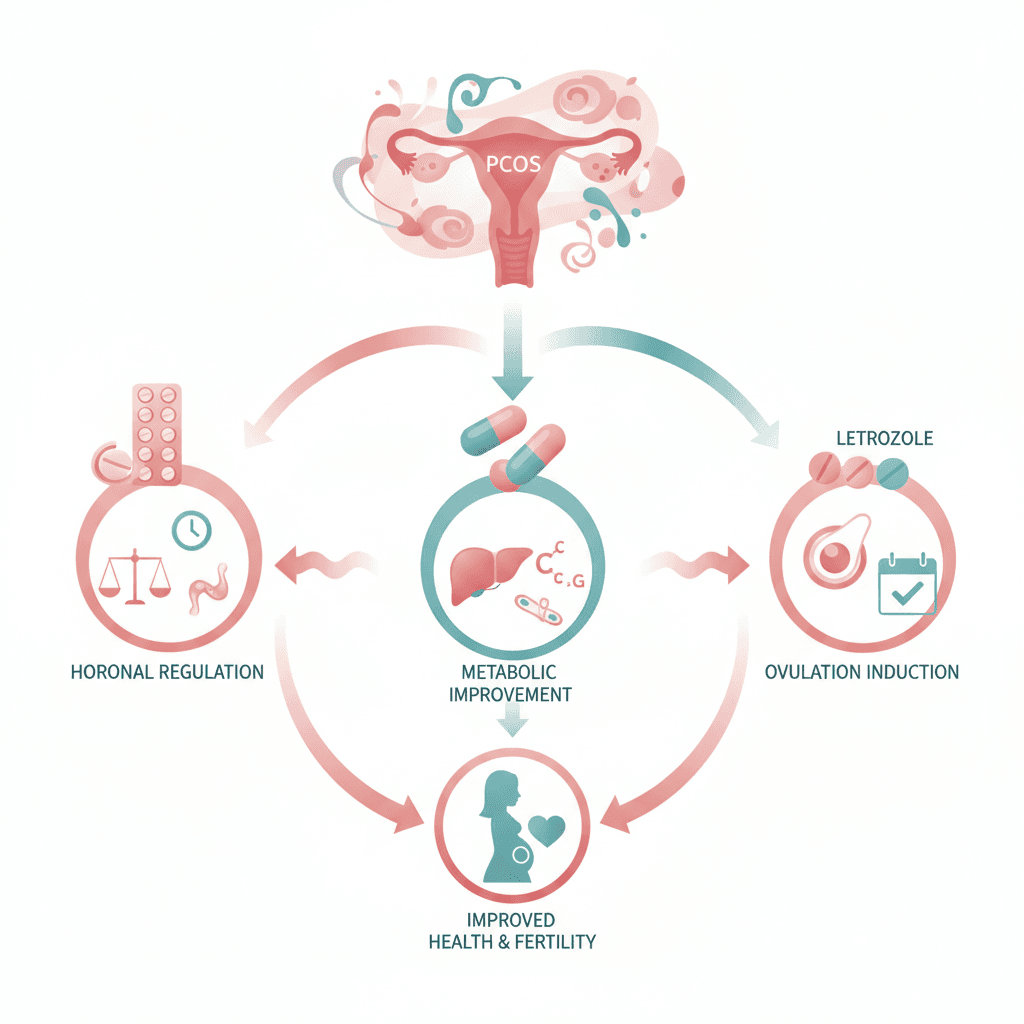
다낭성난소증후군 치료 전략에서 약물은 증상과 치료 목표에 따라 선택됩니다. 월경 불규칙 및 안드로겐 관련 증상(여드름, 다모증 등)에는 복합 경구피임약(OCP, oral contraceptive pill)이 1차 약물로 권고됩니다[6]. 경구피임약은 LH 분비를 억제하여 난소 안드로겐 생성을 줄이고, SHBG 증가를 통해 유리 안드로겐 농도를 낮춥니다. 경우에 따라 스피로노락톤(spironolactone)이나 시프로테론아세테이트(cyproterone acetate)와 같은 항안드로겐제(anti-androgen)를 병용하기도 합니다.
인슐린 저항성 관리에는 메트포르민(metformin)이 핵심 약물입니다. 메트포르민은 AMP 활성화 단백질 키나아제(AMPK, AMP-activated protein kinase)를 활성화하여 간의 포도당신생합성(gluconeogenesis)을 억제하고 인슐린 분비를 줄임으로써 안드로겐 과잉을 간접적으로 낮춥니다. 2023년 European Journal of Endocrinology에 발표된 메타분석에서 메트포르민은 위약 대비 체질량지수(BMI) 평균 -0.53 kg/m², HOMA-IR 평균 -0.50, 공복 혈당 평균 -0.13 mmol/L를 유의하게 감소시켰습니다[2]. 같은 해 European Journal of Clinical Pharmacology에 발표된 별도의 메타분석에서는 메트포르민이 혈청 총 테스토스테론을 표준화 평균 차이(SMD) -0.46(95% CI -0.89~-0.02)으로 유의하게 낮추는 것이 확인되었습니다[3]. 메트포르민 복용 용량은 하루 500~2,000 mg이며, 소화기계 부작용 발생 교차비(OR)는 7.67(95% CI 2.74~21.46)로 위약보다 유의하게 높아 저용량 시작 후 점진적 증량이 일반적입니다[2].
임신을 원하는 PCOS 환자에서는 배란유도(ovulation induction)가 핵심 치료 목표가 됩니다. 2014년 New England Journal of Medicine에 발표된 다기관 무작위 대조 임상시험(n=750)에서, 레트로졸(letrozole)은 클로미펜(clomiphene)보다 유의하게 높은 임신 성적을 보였습니다. 생존 출생률은 레트로졸 27.5% 대 클로미펜 19.1%로 상대 위험비(RR) 1.44(95% CI 1.10~1.87, p<0.007), 배란율은 61.7% 대 48.3%로 레트로졸이 우수하였습니다[4]. 쌍둥이 출산율은 레트로졸 3.4% 대 클로미펜 7.4%로 레트로졸에서 오히려 낮아, 다태 임신 위험도 더 적었습니다[4]. 레트로졸은 주기 3~7일째 2.5~7.5 mg을 투여하며, 임신 중에는 금기입니다.
최근에는 글루카곤 유사 펩타이드-1(GLP-1, glucagon-like peptide-1) 수용체 작용제, SGLT-2 억제제(SGLT-2 inhibitor), DPP-4 억제제 등 새로운 대사 약물들이 PCOS 관련 인슐린 저항성과 체중 관리에서 연구되고 있습니다[7]. 그러나 현재까지 PCOS 적응증으로 정식 승인된 사례는 없으며, 임상 적용을 위한 추가 근거 축적이 필요한 단계입니다. GLP-1 수용체 작용제와 관련된 최신 연구 현황은 GLP-1 계열 약물의 기전과 임상 근거 총정리에서 확인할 수 있습니다.

다낭성난소증후군 치료 계획은 단일 전략이 아니라 증상, 대사 상태, 임신 계획 여부에 따라 단계적으로 설계됩니다. 가이드라인은 생활습관 개입을 모든 치료의 기반으로 두고, 이후 임상 목표에 따라 약물을 추가하는 단계적 접근(stepwise approach)을 권고합니다[7]. 경구피임약은 월경 불규칙·안드로겐 증상 조절에, 메트포르민은 인슐린 저항성·대사 지표 개선에, 레트로졸은 배란유도에 각각 1차적으로 고려됩니다. 메트포르민과 경구피임약을 병용하면 대사 지표에 상가적 이점이 나타날 수 있다는 보고도 있습니다.
아래는 세 가지 주요 치료 전략의 핵심 효과 데이터를 정리한 비교표입니다.
| 치료 전략 | 주요 지표 개선 | 수치 | 주의사항 |
|---|---|---|---|
| 생활습관 개입 (저GI·지중해식 식단 + 운동) | 체중, HOMA-IR, FAI, 테스토스테론, 다모증 | 코크란 리뷰 15개 RCT 유의 개선[5] | 500~750 kcal 결손/일, 주 150분 유산소 |
| 메트포르민 (500~2,000 mg/일) | BMI, HOMA-IR, 공복 혈당, 총 테스토스테론 | BMI -0.53 kg/m², HOMA-IR -0.50, 테스토스테론 SMD -0.46[2][3] | 소화기 부작용 OR 7.67; 저용량 시작 점증 |
| 레트로졸 (2.5~7.5 mg/일, 주기 3~7일) vs 클로미펜 | 생존 출생률, 배란율 | 생존 출생 27.5% vs 19.1%, 배란 61.7% vs 48.3%[4] | 임신 중 금기; 간 기능 이상 시 주의 |
항안드로겐제는 반드시 신뢰할 수 있는 피임 방법과 병용해야 합니다. 임신 중 태아 성분화에 영향을 줄 수 있기 때문입니다[7]. 신약 계열인 GLP-1 수용체 작용제와 SGLT-2 억제제는 현재 연구 단계이며, PCOS 관련 공인 적응증이 없는 점을 염두에 두어야 합니다.
치료 반응 모니터링은 정기적인 혈액 검사(혈당, 인슐린, 지질, 안드로겐)와 월경 주기 기록을 통해 이루어집니다. 다낭성난소증후군 치료 목표는 단기(임신, 월경 조절, 피부 증상 개선)와 장기(대사 합병증 예방)로 나뉘며, 두 측면을 동시에 고려해야 합니다. 이러한 점에서 담당 의료진과의 지속적인 상담이 중요합니다.
Q1. 다낭성난소증후군은 어떻게 진단받나요?
로테르담 기준에 따라 희발배란·무배란, 과안드로겐증, 다낭성난소 형태(또는 AMH 상승) 중 두 가지 이상이 확인되어야 합니다[1]. 갑상선 기능저하증, 고프로락틴혈증 등 유사 질환을 먼저 배제하는 과정도 진단의 일부입니다. 혈액 검사와 골반 초음파를 함께 시행하는 것이 일반적입니다.
Q2. 날씬한데도 PCOS 진단을 받을 수 있나요?
가능합니다. 인슐린 저항성은 체중과 무관하게 PCOS 환자의 50~70%에서 나타납니다[6]. 정상 체중이라도 복부 지방 분포, 혈당 조절, 안드로겐 수치 이상이 동반될 수 있습니다. 체중만으로 PCOS 여부나 중증도를 판단하는 것은 적절하지 않습니다.
Q3. 메트포르민을 복용하면 살이 빠지나요?
메타분석 데이터에서 메트포르민은 BMI를 평균 0.53 kg/m² 줄이는 효과를 보였습니다[2]. 체중 감량 자체보다는 인슐린 저항성 개선과 안드로겐 수치 감소에 더 뚜렷한 효과가 있는 약물입니다. 메트포르민 단독으로 큰 체중 감소를 기대하기는 어려우며, 식이·운동과의 병행이 중요합니다.
Q4. 레트로졸과 클로미펜 중 어느 쪽이 더 효과적인가요?
2014년 750명 대상 무작위 대조 임상시험에서 레트로졸은 생존 출생률(27.5% vs 19.1%)과 배란율(61.7% vs 48.3%) 모두에서 클로미펜보다 유의하게 우수한 결과를 보였습니다[4]. 쌍둥이 출산 위험도 레트로졸에서 더 낮았습니다(3.4% vs 7.4%). 이를 근거로 PCOS 배란유도 1차 약물로 레트로졸이 권고되는 추세입니다.
Q5. PCOS가 있으면 나중에 당뇨병이 생길 가능성이 높나요?
PCOS는 인슐린 저항성을 핵심 기전으로 하기 때문에 제2형 당뇨병, 이상지질혈증, 대사증후군 위험이 일반 여성 대비 유의하게 높습니다[6]. 정기적인 혈당 및 지질 검사, 생활습관 관리가 장기적인 대사 합병증 예방에 중요합니다. 임신성 당뇨 위험도 높아지므로 임신 계획 시 이를 사전에 담당 의사와 논의하는 것이 적합합니다.
[1] Teede HJ et al., "2023 International Evidence-based Guideline for the Assessment and Management of Polycystic Ovary Syndrome," Journal of Clinical Endocrinology & Metabolism, 2023. DOI: 10.1210/clinem/dgad463
[2] Melin J et al., "Metformin in Polycystic Ovary Syndrome: A Systematic Review and Meta-Analysis," European Journal of Endocrinology, 2023. DOI: 10.1093/ejendo/lvad098
[3] Fontes AFS et al., "Effects of Metformin on Hyperandrogenism in Women with Polycystic Ovary Syndrome: A Systematic Review and Meta-Analysis," European Journal of Clinical Pharmacology, 2023. DOI: 10.1007/s00228-023-03461-z
[4] Legro RS et al., "Letrozole versus Clomiphene for Infertility in the Polycystic Ovary Syndrome," New England Journal of Medicine, 2014. DOI: 10.1056/NEJMoa1313517
[5] Gautam R et al., "Lifestyle Interventions in Polycystic Ovary Syndrome: A Systematic Review," Nutrients, 2025. DOI: 10.3390/nu17020310
[6] Escobar-Morreale HF, "Polycystic ovary syndrome: definition, aetiology, diagnosis and treatment," Nature Reviews Endocrinology, 2018. DOI: 10.1038/nrendo.2018.24
[7] Stańczak NA et al., "Current approaches to the treatment of polycystic ovary syndrome," Annals of Medicine, 2024. DOI: 10.1080/07853890.2024.2357737
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.