
자궁근종(uterine fibroid)은 50세까지 여성의 약 70%에서 발생하는 것으로 알려져 있지만, 실제로 증상이 나타나는 경우는 20~50%에 불과합니다[7]. 크기가 크다고 해서 반드시 수술이 필요한 것이 아니며, 반대로 작은 근종이라도 위치에 따라 조기 수술을 검토해야 하는 경우가 있습니다. 어떤 기준으로 치료 방향이 결정되는지, 임상 가이드라인과 최신 연구 데이터를 바탕으로 정리합니다.
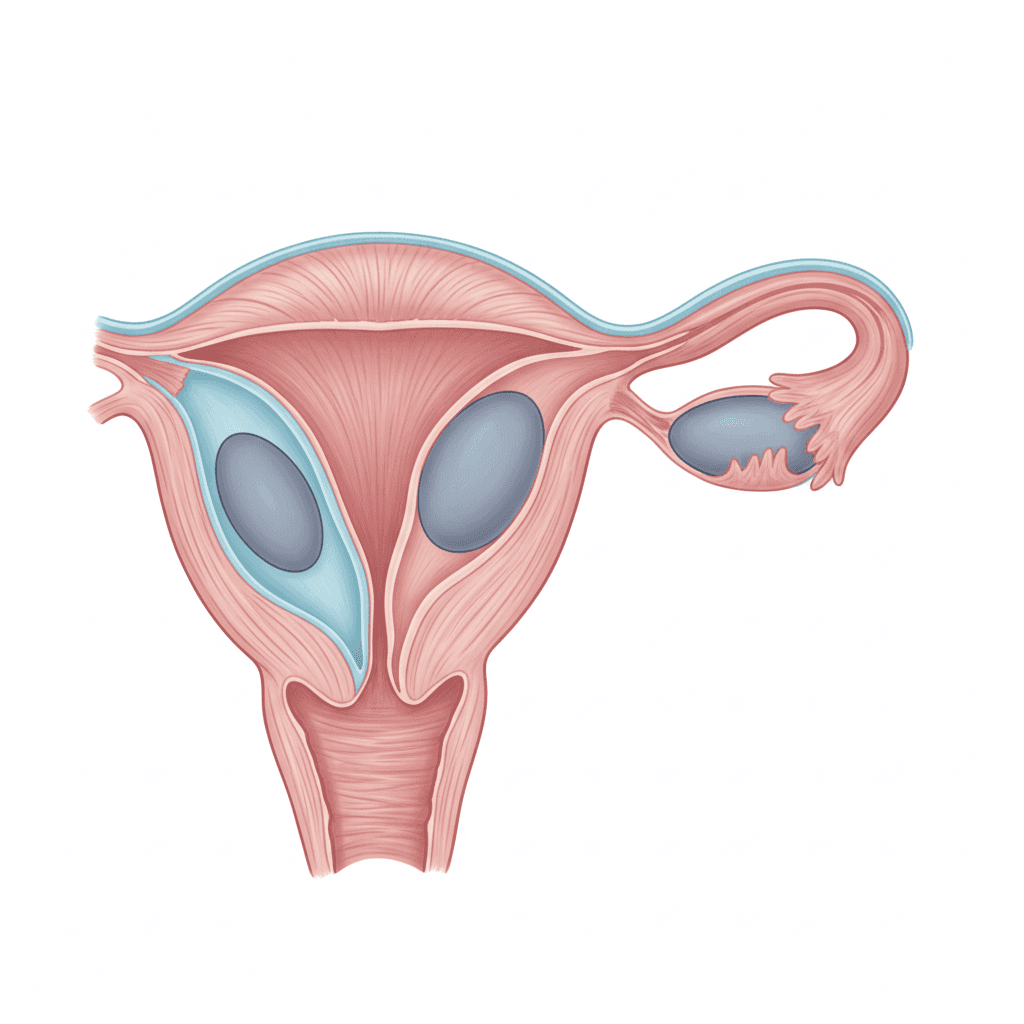
자궁근종은 발생 위치에 따라 크게 세 가지로 분류됩니다. 자궁 내막(endometrium) 바로 아래에 위치하는 점막하(submucosal) 근종, 자궁 근육층 내부에 자리 잡는 근층내(intramural) 근종, 그리고 자궁 바깥쪽으로 돌출되는 장막하(subserosal) 근종입니다. 세계 산부인과 연합(FIGO)은 근종의 위치를 0~8등급으로 세분화하여 표준 분류 체계를 제시하고 있습니다[8].
위치 분류가 중요한 이유는, 같은 크기의 근종이라도 위치에 따라 증상의 종류와 강도가 크게 달라지기 때문입니다. FIGO 0~2형에 해당하는 점막하 근종은 자궁강(uterine cavity)을 변형시켜 과다 월경, 불임, 반복 유산을 유발할 수 있습니다. 반면 동일한 크기의 장막하 근종은 월경과 직접적인 연관이 없고, 방광이나 직장에 대한 압박 증상을 일으키는 경향이 있습니다.
크기 단독 기준이 치료 지침으로 충분하지 않다는 사실은 여러 가이드라인 비교 연구에서도 확인됩니다. 9개국 가이드라인을 체계적으로 검토한 연구에 따르면, 166개 권고안 중 27.7%가 임상 데이터보다 전문가 의견에만 기반하고 있었으며, 크기 기준은 국가마다 비표준화 상태로 남아 있었습니다[1]. 이는 "몇 cm 이상이면 수술"이라는 단일 공식이 존재하지 않는다는 것을 의미합니다.
따라서 현재 임상에서 치료 방향을 결정할 때는 크기, 위치, 증상 유무, 향후 임신 계획, 환자 나이와 폐경 시기를 함께 고려하는 개별화된 접근법이 표준으로 자리 잡고 있습니다. 초음파(ultrasound) 검사는 1차 진단 도구로 활용되지만, 자궁 부피가 375 mL 이상이면 경질 초음파(transvaginal sonography, TVS)의 정확도가 낮아져 자기공명영상(MRI) 추가 촬영이 필요할 수 있습니다[8].
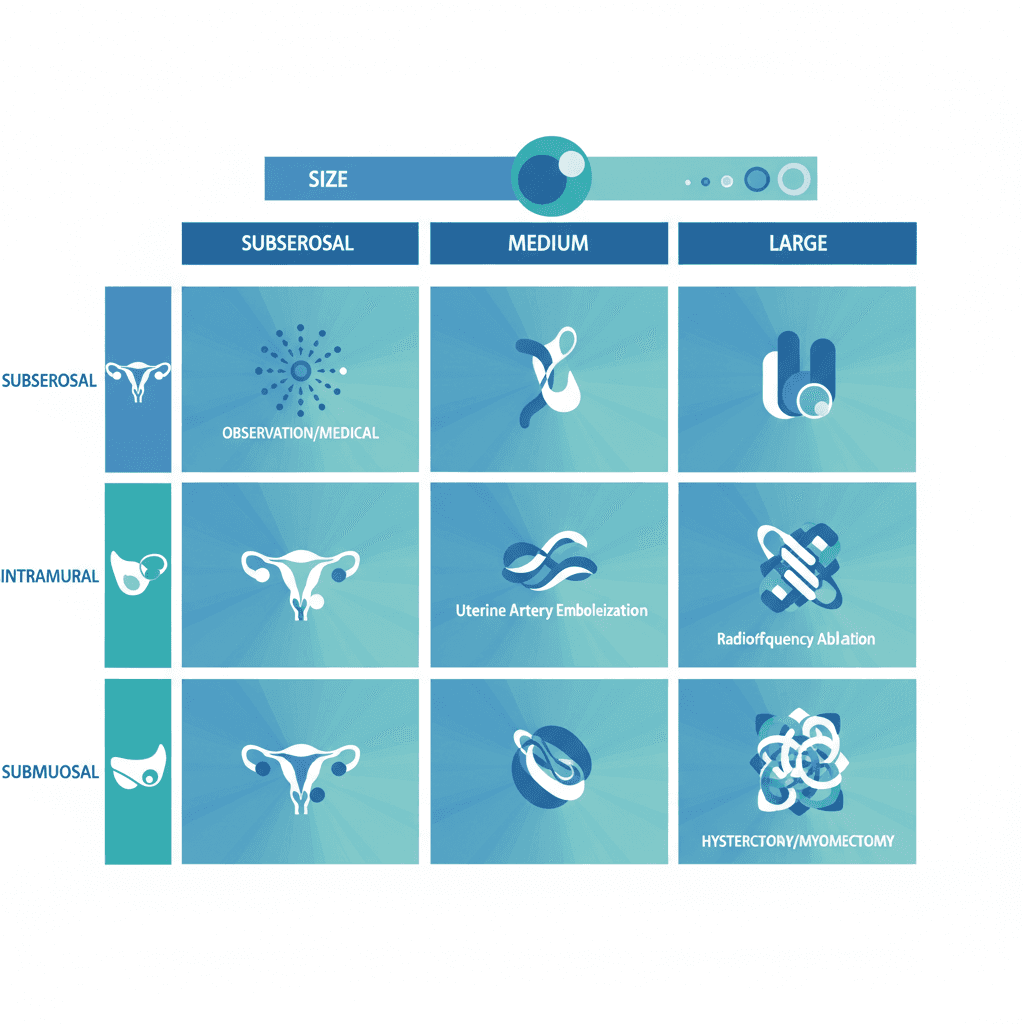
점막하 근종은 크기와 무관하게 적극적인 치료 검토 대상입니다. FIGO 0~1형으로 분류되는 3 cm 미만이면서 자궁강 내로 50% 이상 돌출된 근종은 자궁경(hysteroscopy)을 이용한 절제술이 1차 치료로 권고됩니다[8]. 3 cm 이상이거나 자궁강 변형이 동반된 FIGO 0~2형 근종은 수술 검토 대상으로 평가됩니다.
근층내 근종의 경우, 2 cm 미만이고 무증상이라면 경과 관찰이 적절한 선택입니다. 3~4 cm 범위에서 자궁강과 접촉하거나 월경 과다 등의 증상이 동반되면 수술 검토 시점으로 봅니다. 5~6 cm 이상으로 성장하여 방광이나 직장에 압박 증상을 유발하는 경우에는 수술을 적극적으로 고려하게 됩니다. 장막하 근종은 크기보다 압박 증상의 유무가 더 중요한 판단 기준이 됩니다.
40대 직장인 A씨는 건강검진에서 근층내 근종 4.2 cm가 처음 발견되었습니다. 월경량 증가는 있었지만 일상 활동에는 큰 지장이 없는 수준이었습니다. 산부인과 상담 결과, 자궁강과의 접촉 여부를 확인하기 위한 MRI 추가 검사가 시행되었고, 자궁강 변형이 없다고 확인된 후 6개월 단위 초음파 추적 관찰로 방향이 결정되었습니다. 이처럼 같은 크기라도 검사 결과와 증상에 따라 치료 경로는 달라집니다.
무증상 근종은 크기와 관계없이 정기적인 초음파 추적 관찰이 표준 관리법입니다. 폐경 이후에는 에스트로겐(estrogen) 수치 감소로 근종이 자연적으로 축소되는 경향이 있기 때문에, 폐경이 임박한 여성에서 무증상 근종은 보존적 관찰을 우선하는 것이 일반적입니다[7]. 반면 가임기 여성에서 임신 계획이 있다면 자궁강 변형을 유발하는 근종은 더 적극적인 개입이 검토됩니다.
수술 시기를 결정하는 핵심 지표는 크기 단독이 아니라 삶의 질(quality of life, QoL) 저하와 보존적 치료에 대한 반응입니다. 1,113명의 폐경 전 여성을 대상으로 한 대규모 관찰 연구에서는 자궁절제술(hysterectomy)이 근종절제술(myomectomy)보다 1년 후 삶의 질 지표에서 더 높은 개선을 보였습니다[4]. 그러나 임신 계획이 있는 여성에서는 자궁 보존을 위한 근종절제술이 우선 검토됩니다.
근종절제술과 자궁동맥색전술(uterine artery embolization, UAE)을 비교한 무작위 대조 시험(randomized controlled trial, RCT)인 FEMME 연구는 254명의 폐경 전 여성을 대상으로 진행되었습니다. 2년 추적 결과, 자궁근종 증상 및 삶의 질 척도(UFS-QoL) 기준으로 근종절제술 군이 UAE 군보다 평균 8.0점 높은 개선을 보였으며, 이 차이는 통계적으로 유의했습니다(p=0.01)[3]. 다만 합병증 발생률은 근종절제술 29%, UAE 24%로 두 군 모두 유사한 수준이었습니다.
수술 후 재발 가능성도 시기 결정에 영향을 줍니다. 592건의 복식 근종절제술(abdominal myomectomy)을 분석한 연구에서 재수술률은 12%였으며, 평균 재수술 간격은 7.9±0.3년이었습니다. 특히 젊은 연령에서 수술을 받은 경우 재발이 더 빠르게 나타나는 경향이 확인되었습니다[5]. 이는 수술을 선택한 시점에서 향후 추가 수술 가능성까지 고려해야 한다는 것을 시사합니다.
84개 연구를 종합한 체계적 문헌 고찰(systematic review)에 따르면, 근종절제술의 증상 개선율은 95.9%로 높게 나타났습니다[2]. 이 데이터는 수술이 적절한 시점에 시행될 경우 매우 효과적임을 보여줍니다. 그러나 증상이 경미하거나 폐경이 가까운 경우에는 수술의 이익이 위험을 상회하는지 신중하게 판단해야 합니다. 자궁근종의 일반적인 증상과 진단 과정에 대한 추가 정보는 자궁근종 증상과 진단 완전 정리에서 확인할 수 있습니다.
수술이 즉시 적합하지 않거나 수술 전 근종 크기를 줄이기 위한 목적으로 약물 치료가 활용됩니다. 현재 가장 근거 수준이 높은 약물은 성선자극호르몬 방출 호르몬 길항제(GnRH antagonist)입니다. 4,164명을 대상으로 한 11개 무작위 대조 시험을 메타 분석한 결과, GnRH 길항제는 출혈 조절에서 위약 대비 상대 위험도(RR) 5.09를 나타냈으며, 근종 부피는 평균 27.36% 감소했습니다[6].
GnRH 길항제의 주요 부작용은 골밀도 감소입니다. 같은 메타 분석에서 골밀도는 위약 대비 평균 0.35 감소한 것으로 나타났습니다[6]. 장기 투여 시 뼈 건강에 대한 모니터링이 필요하며, 일반적으로 수술 전 단기 사용이나 폐경 이행기 여성에서의 증상 관리 목적으로 제한적으로 적용됩니다. 기존에 많이 사용되던 GnRH 작용제(GnRH agonist)와 달리 길항제는 초기 호르몬 급상승(flare-up) 효과 없이 빠르게 작용한다는 차이가 있습니다.
자궁동맥색전술(UAE)은 자궁을 보존하면서 근종의 혈류를 차단하는 시술입니다. 증상 개선율은 79~98.5%로 수술에 근접하는 효과를 보이며[2], 전신 마취 없이 시행 가능하다는 장점이 있습니다. 다만 시술 후 임신에 관한 데이터가 근종절제술보다 제한적이기 때문에, 향후 임신을 계획하는 여성에서는 신중하게 적응증을 검토해야 합니다.
30대 후반의 B씨는 4.8 cm 근층내 근종으로 심한 월경 과다를 겪고 있었으나, 둘째 임신을 계획 중이어서 자궁을 보존해야 하는 상황이었습니다. 산부인과 전문의와의 상담 결과, 수술 전 GnRH 길항제 3개월 투여로 근종 크기를 줄인 후 복강경 근종절제술(laparoscopic myomectomy)을 시행하는 방향이 결정되었습니다. 수술 후 월경 주기는 정상화되었으며, 2년 후 자연 임신에 성공했습니다. 이 사례는 약물과 수술의 단계적 조합이 가임력 보존과 증상 관리를 동시에 달성하는 전략이 될 수 있음을 보여줍니다.
Q. 자궁근종이 5 cm면 무조건 수술해야 하나요?
A. 크기가 5 cm라도 증상이 없고 자궁강 변형이 없다면 경과 관찰이 적절한 선택입니다. 수술 여부는 크기 단독이 아니라 위치, 증상 정도, 임신 계획, 성장 속도를 종합하여 결정됩니다. 임상 가이드라인은 크기 기준을 단일 절대값으로 제시하지 않습니다[1].
Q. 점막하 근종은 왜 작아도 문제가 되나요?
A. 점막하 근종은 자궁 내막 바로 아래에 위치하여 자궁강 형태를 변형시킵니다. 수정란 착상을 방해하거나 월경 출혈량을 크게 늘릴 수 있기 때문에, 크기가 작더라도 수술 적응증이 될 수 있습니다[8]. FIGO 0~1형 근종은 3 cm 미만이어도 자궁경을 이용한 절제술이 1차 치료로 검토됩니다.
Q. 근종절제술 후 재발 가능성은 어느 정도인가요?
A. 복식 근종절제술 592건을 분석한 연구에서 재수술률은 12%였으며, 평균 재수술까지 7.9년이 걸렸습니다[5]. 젊은 연령에서 수술받을수록 재발이 더 빠른 경향이 있었습니다. 수술 후 정기 초음파 추적 관찰이 필요하며, 재발 시 치료 방향은 첫 수술과 동일한 기준으로 재평가됩니다.
Q. GnRH 길항제로 근종이 완전히 없어질 수 있나요?
A. GnRH 길항제는 근종 부피를 평균 27.36% 줄이는 효과가 있지만[6], 약물 중단 후 에스트로겐이 회복되면 근종이 다시 커질 수 있습니다. 약물 치료는 완치 목적보다는 증상 조절이나 수술 전 크기 감소, 폐경 이행기 관리에 주로 활용됩니다.
Q. 폐경 후에도 근종 치료가 필요한가요?
A. 폐경 후에는 에스트로겐 감소로 대부분의 근종이 자연적으로 축소됩니다. 무증상이라면 추가 치료 없이 경과 관찰만으로 충분한 경우가 많습니다. 다만 폐경 후 근종이 오히려 커지는 경우에는 호르몬 치료나 다른 원인 가능성을 점검하는 것이 필요합니다[7].
[1] Amoah A et al. "Appraisal of national and international uterine fibroid management guidelines." BJOG, 2022. DOI: 10.1111/1471-0528.16928
[2] Zhang J et al. "A Systematic Review of Minimally Invasive Treatments for Uterine Fibroid-Related Bleeding." Reproductive Science, 2022. DOI: 10.1007/s43032-021-00722-z
[3] Daniels J et al. "Uterine artery embolisation versus myomectomy for premenopausal women: the FEMME RCT." Health Technology Assessment, 2022. DOI: 10.3310/ZDEG6110
[4] Wallace K et al. "Comparative effectiveness of hysterectomy versus myomectomy on one-year health-related quality of life." Fertility and Sterility, 2020. DOI: 10.1016/j.fertnstert.2019.10.028
[5] Kramer KJ et al. "Reoperation rates for recurrence of fibroids after abdominal myomectomy." PLoS One, 2021. DOI: 10.1371/journal.pone.0261085
[6] Sánchez Martín MJ et al. "Efficacy of GnRH antagonists in the treatment of uterine fibroids: a meta-analysis." Archives of Gynecology and Obstetrics, 2025. DOI: 10.1007/s00404-025-07932-9
[7] Chen I et al. "Guideline No. 461: The Management of Uterine Fibroids." JOGC, 2025. DOI: 10.1016/j.jogc.2025.102970
[8] Palheta MS et al. "Reporting of uterine fibroids on ultrasound: an illustrated report template focused on surgical planning." Radiologia Brasileira, 2023. DOI: 10.1590/0100-3984.2022.0048
본 콘텐츠는 학술 논문과 공개된 연구 자료를 바탕으로 작성된 정보성 글이며, 의학적 진단이나 치료를 대체하지 않습니다. 건강 관련 결정은 반드시 담당 의료진과 상담하시기 바랍니다.
40,200원